حمله قلبی، که در ادبیات پزشکی با نام انفارکتوس میوکارد شناخته میشود، یک فوریت پزشکی حیاتی است که در آن جریان خون به بخشی از عضله قلب به شدت کاهش مییابد یا به طور کامل متوقف میشود. این پدیده، در نهایت به آسیب یا مرگ آن بخش از عضله قلب منجر میگردد، زیرا بدون اکسیژن و مواد مغذی کافی، سلولهای قلب نمیتوانند عملکرد خود را ادامه دهند. درک ریشهای این رویداد، که از یک بیماری خاموش و مزمن نشأت میگیرد، برای پیشگیری و اقدام به موقع در لحظات حساس ضروری است. اگرچه این واقعه اغلب ناگهانی به نظر میرسد، اما معمولاً پیامد یک فرآیند طولانیمدت است که در سیستم عروقی بدن رخ میدهد.
چگونه حمله قلبی رخ می دهد؟
شریانهای کرونری، عروقی حیاتی هستند که وظیفه خونرسانی و تأمین اکسیژن و مواد مغذی مورد نیاز عضله قلب را بر عهده دارند. زمانی که این شریانها مسدود میشوند، قلب دیگر نمیتواند خون مورد نیاز خود را دریافت کند و به تبع آن، عملکردش مختل میشود. این وضعیت، که اغلب با جستجوی عباراتی چون “حمله قلبی چگونه رخ میدهد” یا “چگونه حمله قلبی رخ میدهد” مورد پرسش قرار میگیرد، معمولاً نتیجه مستقیم فرآیندی به نام آترواسکلروز یا تصلب شرایین است، که شایعترین علت حملات قلبی است.
تصلب شرایین فرآیندی تدریجی است که طی آن، رسوبات چربی، کلسترول (بهویژه لیپوپروتئین با چگالی پایین یا همان کلسترول LDL که به “کلسترول بد” معروف است)، کلسیم و سایر مواد در دیواره داخلی شریانها انباشته میشوند. این تودههای رسوبی که پلاک نامیده میشوند، به مرور زمان سخت و سفت میشوند و مسیر داخلی رگ را باریکتر میکنند. این تنگ شدن مسیر، جریان خون به سمت قلب را کاهش میدهد و میتواند در طول سالها به آرامی پیشرفت کند، که ممکن است در ابتدا هیچ علامتی ایجاد نکند.
آنچه یک حمله قلبی را از یک فرآیند مزمن جدا میکند، لحظه بحرانی پارگی پلاک است. برخی پلاکها پایدار بوده و فقط باعث تنگی تدریجی رگ و علائمی مانند آنژین میشوند. اما پلاکهای دیگر که به دلایل مختلفی ممکن است ناپایدار شوند، میتوانند دچار ترکخوردگی یا پارگی شوند. بدن این پارگی را به عنوان یک جراحت داخلی در دیواره رگ تلقی میکند و برای ترمیم آن، فرآیند انعقاد خون را آغاز میکند. در پاسخ به این پارگی، یک لخته خون بر روی سطح پلاک تشکیل میشود. این لخته میتواند به سرعت رشد کند و به اندازهای بزرگ شود که کل مسیر شریان کرونری را به طور کامل مسدود کند. این انسداد ناگهانی و شدید است که جریان خون به بخشی از قلب را قطع کرده و باعث حمله قلبی میشود. بنابراین، میتوان گفت که حمله قلبی اغلب یک رویداد حاد است که ریشه در یک بیماری مزمن به نام تصلب شرایین دارد.
علل کمتر شایع حمله قلبی چیست؟
با وجود اینکه آترواسکلروز رایجترین علت بروز حمله قلبی است و اصلیترین پاسخ به “چه چیزی باعث حمله قلبی میشود” محسوب میشود، اما تمامی حملات قلبی ناشی از انسداد پلاک نیستند. در برخی موارد، علل دیگری نیز میتوانند باعث این وضعیت تهدیدکننده زندگی شوند که نشاندهنده پیچیدگی بیشتر این پدیده است.
- اسپاسم ناگهانی عروق کرونر: گاهی اوقات، بدون وجود هیچگونه پلاک انسدادی، عضله صاف دیواره شریانهای کرونری دچار انقباض و گرفتگی شدید میشود. این اسپاسم، جریان خون به عضله قلب را به طور موقت متوقف میکند و میتواند منجر به حمله قلبی شود. این پدیده که به آنژین پرینزمتال یا آنژین وازواسپاستیک نیز معروف است، میتواند با عواملی همچون مصرف دخانیات، استرس شدید، یا قرار گرفتن در معرض سرمای شدید تحریک شود. مصرف مواد مخدر مانند کوکائین نیز میتواند باعث اسپاسم عروق کرونری شود. این امر نشان میدهد که عوامل سبک زندگی نه تنها به صورت مزمن (از طریق تصلب شرایین) بلکه به صورت حاد نیز میتوانند قلب را تحت فشار قرار دهند.
- پارگی خودبهخودی عروق کرونر (SCAD): یکی از دلایل نادر اما جدی حمله قلبی، پدیدهای به نام پارگی خودبهخودی عروق کرونر یا SCAD است. در این وضعیت، دیواره داخلی یک شریان کرونری به طور ناگهانی دچار پارگی میشود و یک شکاف ایجاد میکند. لخته خون میتواند در محل پارگی تشکیل شود یا بافت پارهشده میتواند به تنهایی باعث انسداد شریان شود. این نوع حمله قلبی، برخلاف آنچه معمولاً تصور میشود، بیشتر در زنان جوانتر از ۵۰ سال، به ویژه در دوران بارداری یا پس از زایمان، و در افرادی که به سندرم مارفان مبتلا هستند، دیده میشود. این پدیده میتواند در اثر استرس، فعالیت فیزیکی شدید، یا بارداری نیز رخ دهد. شناخت این پدیده، پرسونای رایج “فرد مسن و بیمار قلبی” را به چالش میکشد و بر اهمیت توجه به علائم در تمامی گروههای سنی تأکید دارد.
- سایر علل نادر: علاوه بر موارد فوق، حملات قلبی میتوانند به دلایل دیگری نیز رخ دهند. آمبولی عروق کرونر به وضعیتی گفته میشود که یک لخته خون یا حتی یک حباب هوا از سایر نقاط بدن به سمت قلب حرکت کرده و در یک شریان کرونری به دام میافتد. این وضعیت به ویژه در افرادی که از بیماریهایی مانند فیبریلاسیون دهلیزی یا شرایطی که ریسک لخته خون را بالا میبرد رنج میبرند، شایعتر است. همچنین، برخی عفونتهای ویروسی مانند کووید-۱۹ میتوانند به عضله قلب آسیب بزنند و ریسک حمله قلبی را افزایش دهند. در نهایت، نقایص مادرزادی در ساختار عروق کرونری نیز میتوانند با قرار گرفتن در موقعیتهای غیرطبیعی و فشرده شدن، باعث انسداد و حمله قلبی شوند. تروما یا آسیبهای جدی به عروق کرونر نیز میتواند منجر به پارگی و در نتیجه حمله قلبی شود. برخی بیماریهای نادر نیز میتوانند باعث باریک شدن تدریجی عروق خونی شوند که به حمله قلبی میانجامد.
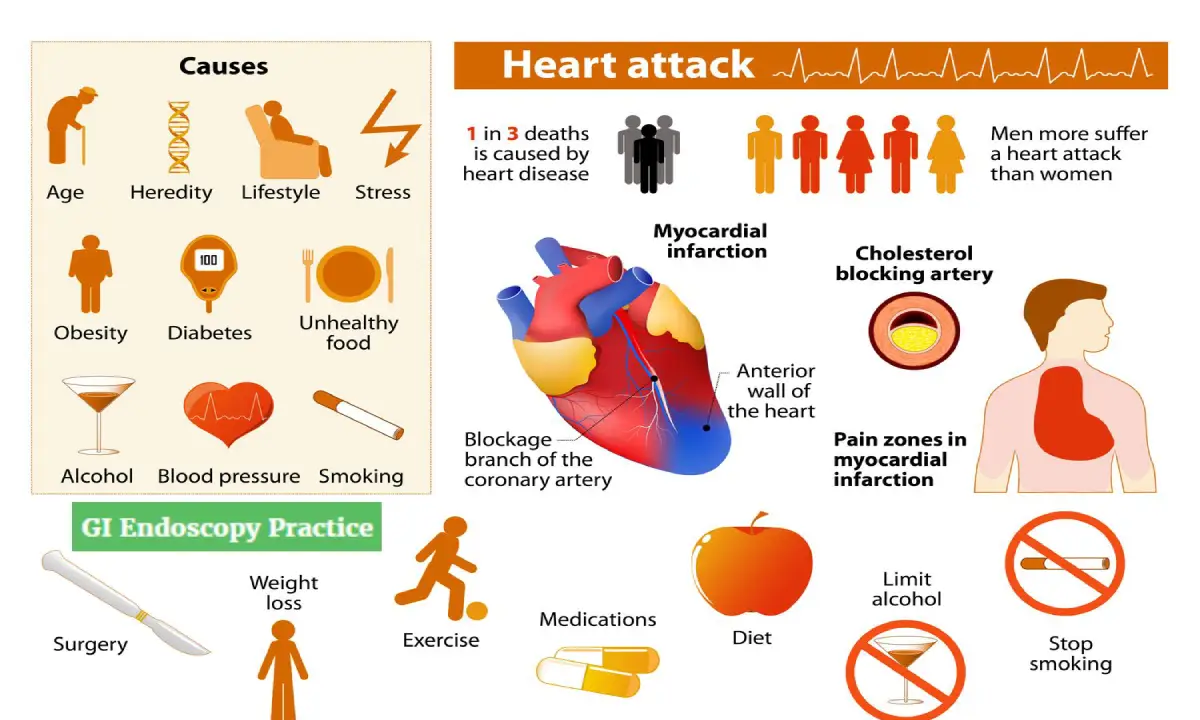
چه کسانی در معرض آسیبپذیری در مقابل حمله قلبی هستند؟
فاکتورهای خطر، شرایط و رفتارهایی هستند که احتمال وقوع حمله قلبی را افزایش میدهند. این عوامل را میتوان به دو دسته کلی قابل کنترل و غیرقابل تغییر تقسیم کرد.
- عوامل قابل کنترل و مدیریت: مدیریت این عوامل کلید اصلی پیشگیری است. فشار خون بالا به مرور زمان به دیواره داخلی شریانها آسیب میرساند و زمینه را برای رسوب پلاک فراهم میکند. کلسترول بالا، به خصوص سطح بالای کلسترول LDL، یکی از عوامل اصلی تجمع پلاک در عروق است، در حالی که سطح مناسب کلسترول HDL یا “کلسترول خوب” میتواند در کاهش این خطر مؤثر باشد. استعمال دخانیات نیز یک عامل خطر چندگانه و بسیار مخرب است. سیگار کشیدن نه تنها به سفت شدن رگها منجر میشود، بلکه سطح کلسترول را نیز افزایش داده و باعث غلظت خون میشود که همه اینها برای وقوع حمله قلبی ضروری هستند. دیابت، چاقی و سندرم متابولیک نیز ارتباط تنگاتنگی با هم دارند و خطر را به شدت افزایش میدهند. سندرم متابولیک به وضعیتی اطلاق میشود که فرد حداقل سه عامل خطر مانند چاقی شکمی، فشار خون بالا، تریگلیسیرید بالا، کلسترول خوب پایین و قند خون بالا را به طور همزمان داشته باشد. همچنین، سبک زندگی غیرفعال و تغذیه ناسالم شامل رژیم غذایی سرشار از چربی، نمک و شکر نیز به طور مستقیم در افزایش این ریسک نقش دارند. استرس مزمن نیز با تأثیر بر هورمونهای بدن، میتواند فشار خون و قند خون را افزایش داده و سلامت قلب را به خطر اندازد.
- عوامل غیر قابل تغییر: برخی فاکتورها نیز وجود دارند که خارج از کنترل فرد هستند. خطر حمله قلبی با افزایش سن بیشتر میشود، به طوری که این ریسک در مردان از ۴۵ سالگی و در زنان از ۵۵ سالگی (یا پس از یائسگی) به شکل قابل توجهی افزایش مییابد. جنسیت نیز نقش دارد و حمله قلبی در مردان شایعتر از زنان است. سابقه خانوادگی نیز یک عامل مهم است؛ اگر یکی از اعضای درجه اول خانواده (پدر، مادر، خواهر یا برادر) در سنین پایین (مردان زیر ۵۵ سال و زنان زیر ۶۵ سال) دچار حمله قلبی شده باشند، خطر برای فرد افزایش مییابد. علاوه بر این، شرایطی مانند پرهاکلامپسی در دوران بارداری نیز میتواند ریسک را بالا ببرد.
تفاوت بین حمله قلبی، ایست قلبی و سکته مغزی
بسیاری از افراد از عباراتی چون “حمله قلبی چگونه صورت میگیرد” برای تمایز این بیماری از سایر مشکلات مشابه استفاده میکنند. درک تفاوتهای کلیدی بین حمله قلبی، ایست قلبی و سکته مغزی برای واکنش صحیح در شرایط اضطراری حیاتی است.
حمله قلبی در اصل یک مشکل “لوله کشی” است که به دلیل انسداد در مسیر جریان خون به قلب رخ میدهد. این انسداد باعث آسیب یا مرگ بافت قلب میشود. در مقابل، ایست قلبی یک مشکل “الکتریکی” است که در آن سیستم الکتریکی قلب دچار اختلال شده و باعث توقف ناگهانی ضربان قلب میشود. اگرچه یک حمله قلبی شدید میتواند به سیستم الکتریکی قلب آسیب زده و منجر به ایست قلبی شود، اما این دو پدیده از نظر سازوکار اولیه کاملاً متفاوت هستند. ایست قلبی نیازمند احیای فوری قلبی ریوی (CPR) و استفاده از دفیبریلاتور است. سکته مغزی نیز یک مشکل کاملاً مجزا است که به دلیل انسداد یا خونریزی در عروق مغز رخ میدهد و به آسیب بافت مغز منجر میشود. هر سه وضعیت فوریتهای پزشکی هستند اما علل و درمانهای متفاوتی دارند.
علائم و اقدامات حیاتی در لحظات حساس قبل حمله قلبی
شناخت علائم حمله قلبی، به خصوص که ممکن است در هر فردی متفاوت باشد، میتواند به نجات جان کمک کند. اغلب، اولین علامت احساس ناراحتی در قفسه سینه است، که ممکن است به صورت درد، فشار، سنگینی یا سوزش توصیف شود. این درد میتواند به نواحی دیگر بدن مانند گردن، فک پایین، شانهها، بازوها، قسمت بالایی پشت یا شکم نیز انتشار یابد. علاوه بر درد، علائم دیگری مانند سبکی سر، سرگیجه، تهوع یا استفراغ، تعریق غیرعادی و خستگی بیدلیل نیز شایع هستند. در برخی موارد، به ویژه در زنان، علائم ممکن است کمتر به صورت درد قفسه سینه و بیشتر به شکل تنگی نفس، خستگی غیرعادی و تهوع بروز کند.
در صورت مشاهده هر یک از این علائم، اقدام فوری حیاتی است و میتواند تفاوت بین مرگ و زندگی باشد.
- تماس فوری با اورژانس: اولین و مهمترین قدم، تماس با اورژانس است. به هیچ عنوان نباید در تماس با ۱۱۵ تعلل کرد و زمان را از دست داد. هدف اصلی در لحظات اولیه، باز کردن سریع رگ مسدود شده است تا آسیب به عضله قلب به حداقل برسد.
- مصرف آسپرین: اگر فرد به آسپرین حساسیت ندارد و کادر اورژانس یا پزشک توصیه کردند، جویدن یک عدد آسپرین بدون پوشش ۳۲۵ میلیگرم یا چهار عدد ۸۰ میلیگرم میتواند مفید باشد. آسپرین به جلوگیری از لخته شدن بیشتر خون کمک میکند و میتواند آسیب وارده به قلب را کاهش دهد.
- استراحت و انتظار: پس از تماس با اورژانس، فرد باید روی یک صندلی راحت نشسته یا دراز بکشد و منتظر کمک بماند. در این شرایط، به هیچ وجه نباید فرد خودش رانندگی کند یا فعالیت فیزیکی دیگری انجام دهد.
نقش دانش و سبک زندگی در حمله قلبی
در نهایت، میتوان با شناخت علل و عوامل خطر، به طور فعال در مسیر پیشگیری از حمله قلبی گام برداشت. با تمرکز بر مدیریت عوامل خطر قابل کنترل، افراد میتوانند به شکل قابل توجهی از آسیبپذیری خود بکاهند. این امر شامل اقداماتی چون ترک کامل استعمال دخانیات، پیروی از یک رژیم غذایی سالم و سرشار از میوهها، سبزیجات و غلات کامل و محدود کردن مصرف چربی و نمک، انجام فعالیت بدنی منظم، مدیریت استرس و کنترل بیماریهای زمینهای مانند فشار خون و دیابت است.
نتیجهگیری و جمعبندی
حمله قلبی پدیدهای پیچیده است که در اکثر موارد ریشه در یک بیماری مزمن و آرامرونده به نام آترواسکلروز دارد. با این حال، علل دیگری نیز میتوانند باعث آن شوند. درک صحیح از اینکه “حمله قلبی چگونه رخ میدهد” و تفاوت آن با سایر مشکلات قلبی، دانش حیاتی را برای واکنش صحیح در اختیار افراد قرار میدهد. علائم هشداردهنده از دردهای قفسه سینه تا خستگیهای غیرعادی در زنان متفاوت است و شناخت دقیق آنها برای اقدام به موقع ضروری است. در نهایت، با اینکه برخی عوامل خطر مانند سن و سابقه خانوادگی غیرقابل تغییر هستند، بخش عمدهای از ریسک حمله قلبی با تغییرات مثبت در سبک زندگی و مدیریت دقیق بیماریهای زمینهای قابل کنترل است. دانش، پیشگیری و اقدام سریع، سه ستون اصلی در مقابله با این وضعیت تهدیدکننده زندگی هستند.

