نارسایی قلبی، یا Heart Failure، به عنوان یکی از برجستهترین و فراگیرترین چالشهای سلامت در عصر حاضر، جایگاهی مهم در پزشکی مدرن به خود اختصاص داده است. ممکن است با شنیدن نام این بیماری، تصویری از یک قلب که به طور ناگهانی و فاجعهبار از کار میایستد در ذهن شما نقش ببندد، اما این تصور، هرچند رایج، از اساس نادرست است.
نارسایی قلبی یک حمله یا سکته قلبی آنی نیست؛ بلکه یک سندرم بالینی پیچیده، مزمن و پیشرونده است که در آن، عضله قدرتمند قلب به تدریج توانایی خود را برای پمپاژ موثر خون از دست میدهد و دیگر قادر نیست نیازهای حیاتی بدن به اکسیژن و مواد مغذی را به طور کامل برآورده سازد. این وضعیت، که به یک اپیدمی خاموش در سراسر جهان تبدیل شده و بیش از ۶۴ میلیون نفر در سطح بینالمللی با آن دست و پنجه نرم میکنند، میتواند به آرامی اما به طور پیوسته، کیفیت و پویایی زندگی فرد را تحت الشعاع قرار دهد.
با این وجود، در میان این واقعیتهای جدی، افقهای بسیار روشنی از امید و پیشرفت وجود دارد. خبر خوب این است که در دهههای اخیر، دانش ما نسبت به مکانیسمهای این بیماری و استراتژیهای مدیریتی آن، دستخوش یک تحول شگرف و بنیادین شده است. امروزه، به لطف تشخیص به موقع، پایبندی به برنامههای درمانی دقیق و چندوجهی و ایجاد تغییرات هوشمندانه و پایدار در سبک زندگی، اکثریت قریب به اتفاق بیماران میتوانند علائم خود را به شکل موثری کنترل کرده، روند پیشرفت بیماری را به میزان قابل توجهی کند سازند و از یک زندگی طولانی، فعال و پربار بهرهمند شوند.
این مقاله بنیادین، به مثابه یک نقشه راه جامع و کامل برای شما طراحی شده است. ما به عنوان متخصصان حوزه پزشکی و درمان، مصمم هستیم تا شما را قدم به قدم با تمامی ابعاد و زوایای نارسایی قلبی آشنا سازیم. این سفر از تعریف دقیق، تشریح انواع مختلف و درک تفاوتهای ظریف آنها آغاز میشود و به بررسی علائم هشداردهنده، ریشهیابی دلایل بروز بیماری، و معرفی مدرنترین و کارآمدترین روشهای تشخیصی و درمانی ادامه مییابد و در نهایت به استراتژیهای قدرتمند پیشگیری ختم میشود.
هدف غایی ما، توانمندسازی شما و عزیزانتان از طریق ارائه اطلاعاتی دقیق، معتبر و کاملاً کاربردی است تا با آگاهی و اعتماد به نفس کامل با این چالش روبرو شوید و آگاهانهترین مسیر را برای حراست از سلامت گرانبهای قلب خود برگزینید.
درک مفهوم نارسایی قلب
قلب شما یک شاهکار مهندسی بیولوژیک و موتور حیات بدن است؛ پمپی عضلانی و خستگیناپذیر که به طور متوسط بیش از یکصد هزار بار در روز میتپد تا خون غنی از اکسیژن و مواد مغذی را از طریق شبکهای پیچیده از عروق به دورترین نقاط و تکتک سلولهای بدن برساند. عملکرد بیوقفه و دقیق این پمپ برای فعالیت هر عضو و سیستمی، از فرآیندهای فکری در مغز گرفته تا حرکت عضلات، حیاتی و غیرقابل جایگزین است. حال، لحظهای تصور کنید که کارایی و قدرت این پمپ مرکزی کاهش یابد. این توصیف دقیقاً جوهره و ماهیت آن چیزی است که در نارسایی قلبی به وقوع میپیوندد.
باید تاکید کرد که نارسایی قلبی به معنای توقف کامل و مطلق قلب نیست، بلکه به این مفهوم است که قلب ضعیفتر و ناکارآمدتر از آن شده که بتواند وظیفه پمپاژ خود را به نحو احسن به انجام رساند. این ضعف عملکردی میتواند خود را به دو شکل اصلی و متمایز نشان دهد: نخست، ضعف در فرآیند انقباض یا سیستول، که در آن عضله قلب، به ویژه بطنها که حفرههای اصلی پمپاژکننده هستند، قدرت کافی برای بیرون راندن حجم خون مورد نیاز بدن را ندارد. دوم، ضعف در فرآیند انبساط یا دیاستول، که در آن عضله قلب به دلیل سفتی و عدم انعطافپذیری، قادر نیست به درستی شل شود و فضای کافی برای پر شدن از خون جهت پمپاژ در ضربان بعدی را فراهم کند.
در هر دو سناریو، نتیجه نهایی یکسان و دارای دو پیامد اصلی است: از یک سو، بدن و ارگانهای حیاتی آن، جریان خون کافی دریافت نمیکنند که منجر به خستگی و ضعف میشود. از سوی دیگر، خونی که قلب قادر به پمپاژ آن به جلو نیست، به سمت عقب پس میزند و در ریهها یا سایر بافتهای بدن انباشته میشود. این تجمع مایعات، عامل اصلی بروز علائم کلاسیک بیماری مانند تنگی نفس شدید و ورم در اندامهاست.
نارسایی قلب سیستولیک در مقابل دیاستولیک
برای درک عمیقتر و تخصصیتر نارسایی قلبی، پزشکان این سندرم را بر اساس نوع اختلال عملکردی به دو دسته اصلی و بنیادین تقسیم میکنند. معیار کلیدی برای این تقسیمبندی، مفهومی بالینی به نام کسر جهشی یا Ejection Fraction (EF) است. کسر جهشی، درصدی از کل خون موجود در بطن چپ (حفره اصلی پمپاژ کننده قلب) را نشان میدهد که با هر ضربان قلب به داخل آئورت و سپس به سراسر بدن پمپاژ میشود. در یک قلب سالم، کسر جهشی نرمال معمولاً بین ۵۰ تا ۷۰ درصد است.
نارسایی قلبی سیستولیک، که امروزه با عنوان دقیقتر “نارسایی قلبی با کسر جهشی کاهشیافته” (HFrEF) شناخته میشود، نوع کلاسیک و شناختهشدهتر این بیماری است. در این حالت، مشکل اصلی و محوری، ضعف در توانایی انقباضی عضله قلب است. بطن چپ، که به صورت یک بادکنک ضعیف و کشیده درآمده، نمیتواند با قدرت کافی منقبض شود تا خون را به طور موثر به بیرون هدایت کند. در نتیجه این ضعف، کسر جهشی به طور قابل توجهی به کمتر از ۴۰ درصد کاهش مییابد. این وضعیت اغلب به عنوان عارضه یک حمله قلبی بزرگ که منجر به ایجاد بافت اسکار و از کار افتادن بخشی از عضله قلب شده، رخ میدهد.
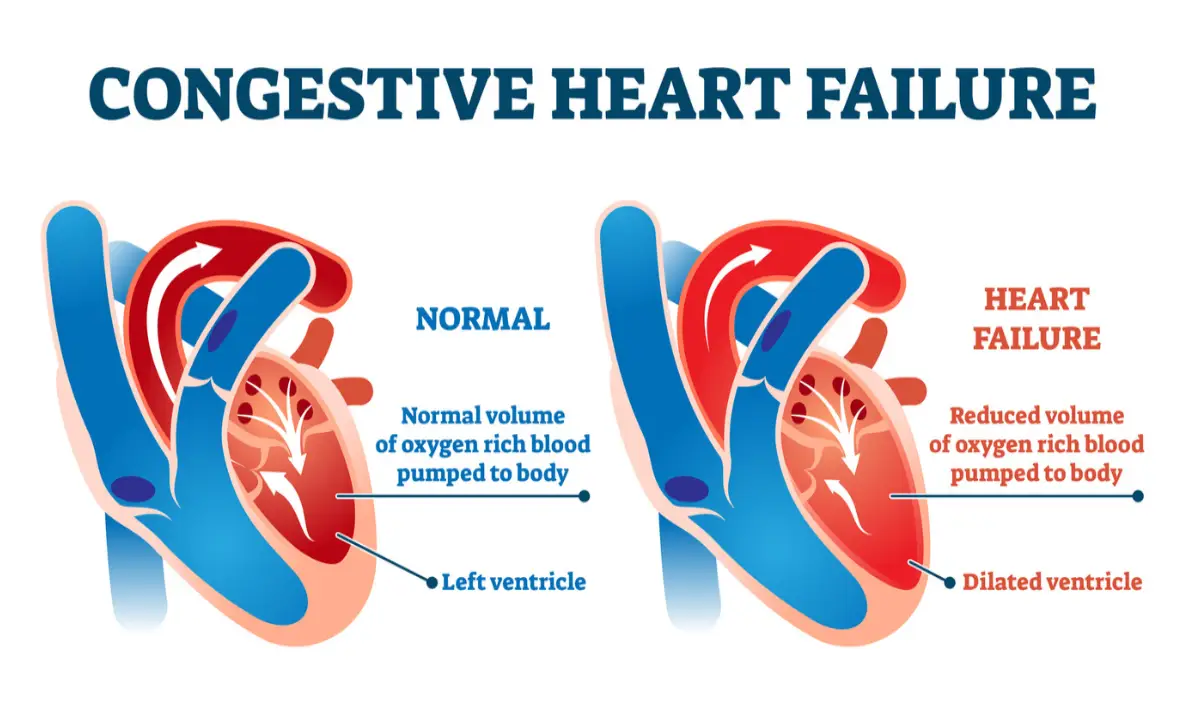
در مقابل، نارسایی قلبی دیاستولیک، که اصطلاح علمی جدیدتر آن “نارسایی قلبی با کسر جهشی حفظشده” (HFpEF) است، ماهیتی پیچیدهتر و ظریفتر دارد. در این سناریو، قدرت انقباضی عضله قلب طبیعی است و در نتیجه، کسر جهشی در محدوده نرمال (بیشتر یا مساوی ۵۰ درصد) باقی میماند. مشکل اصلی در اینجا، سفتی، ضخامت و عدم انعطافپذیری عضله بطن است. قلب نمیتواند به درستی در فاصله بین ضربانها شل (Relax) شود و در نتیجه، محفظه آن به میزان کافی از خون پر نمیشود.
بنابراین، اگرچه درصد خون خارج شده (EF) طبیعی به نظر میرسد، اما حجم کلی خونی که در هر ضربان پمپاژ میشود به دلیل پر شدن ناقص، کاهش یافته است. این نوع از نارسایی قلبی به طور فزایندهای در حال شیوع است و در جمعیت زنان، افراد مسن و بیمارانی که سالها با فشار خون بالا و دیابت دست و پنجه نرم کردهاند، شایعتر میباشد.
انواع دیگر نارسایی قلب بر اساس محل درگیری
علاوه بر تقسیمبندی عملکردی سیستولیک و دیاستولیک، نارسایی قلبی را میتوان بر اساس این که کدام سمت از پمپ دوگانه قلب بیشتر تحت تأثیر قرار گرفته است، دستهبندی نمود. این طبقهبندی به درک علائم بیمار کمک شایانی میکند.
نارسایی قلبی سمت چپ (Left-Sided Heart Failure) به عنوان شایعترین نوع نارسایی قلبی شناخته میشود. در این حالت، بطن چپ، که وظیفه خطیر پمپاژ خون غنی از اکسیژن به تمام اعضای بدن را بر عهده دارد، دچار ضعف و ناکارآمدی میشود. هنگامی که این اتفاق رخ میدهد، یک “ترافیک” خونی ایجاد شده و خون نمیتواند به طور مؤثر به جلو حرکت کند و در نتیجه به عقب، یعنی به داخل عروق ریوی و سپس خود ریهها، پس میزند. این تجمع مایعات در بافت ظریف ریهها، که در پزشکی به آن احتقان ریوی یا اِدِم ریه گفته میشود، دلیل اصلی و مستقیم علامت طاقتفرسای تنگی نفس در این بیماران است.
نارسایی قلبی سمت راست (Right-Sided Heart Failure) معمولاً به عنوان پیامد و عارضه پیشرفت نارسایی قلبی سمت چپ ایجاد میشود. هنگامی که بطن چپ ضعیف است، فشار در کل سیستم عروق ریوی به طور مزمن افزایش مییابد. این فشار مضاعف، مانند یک بار کاری سنگین و دائمی بر دوش بطن راست عمل کرده و به مرور زمان آن را نیز ضعیف و نارسا میکند.
وظیفه اصلی بطن راست، پمپاژ خون کماکسیژن به ریهها برای اکسیژنگیری مجدد است. وقتی این بطن نارسا میشود، خون به سمت عقب و به داخل سیاهرگهای اصلی بدن پس میزند. این امر منجر به تجمع مایعات و بروز ورم یا اِدِم در نواحی تحتانی بدن مانند پاها، مچ پا، و ساق پا میشود و در موارد شدیدتر میتواند شکم را نیز درگیر کرده و باعث وضعیتی به نام آسیت گردد. درک این دستهبندیها برای پزشک در انتخاب درمانهای هدفمند، مانند تجویز دقیق دیورتیکها، بسیار مهم است.
علائم و نشانههای هشداردهنده نارسایی قلب
علائم نارسایی قلبی میتوانند ماهیتی موذیانه و تدریجی داشته باشند و در مراحل اولیه، به سادگی با نشانههای طبیعی افزایش سن، اضافه وزن یا سایر بیماریهای کمتر جدی اشتباه گرفته شوند. با این حال، شناخت دقیق این علائم و توجه به آنها برای تشخیص زودهنگام و شروع به موقع درمان، امری حیاتی و سرنوشتساز است. این نشانهها عمدتاً از دو مکانیسم اصلی و بنیادین بیماری نشأت میگیرند: نخست، عدم دریافت خون و اکسیژن کافی توسط اندامها و عضلات بدن، و دوم، تجمع مایعات به دلیل پس زدن خون.
شایعترین و کلیدیترین علامت بیماری، تنگی نفس یا Dyspnea است. در ابتدا، این احساس ممکن است فقط در حین فعالیتهای سنگین و نیازمند تلاش، مانند بالا رفتن از چند طبقه پله یا پیادهروی در سربالایی، خود را نشان دهد. اما با پیشرفت بیماری، دامنه آن گسترش یافته و ممکن است فرد هنگام انجام فعالیتهای سبکتر روزمره، مانند راه رفتن در خانه یا لباس پوشیدن، و در نهایت حتی در حالت استراحت کامل نیز احساس کمبود نفس کند. نوع خاصی از تنگی نفس به نام Orthopnea وجود دارد که بسیار شاخص است و در آن، فرد هنگام دراز کشیدن به پشت دچار تنگی نفس شده و برای تنفس راحتتر نیاز به استفاده از چندین بالش در زیر سر خود دارد.
خستگی و ضعف مفرط، علامت شایع دیگری است که زندگی روزمره بیمار را مختل میکند. وقتی بدن و عضلات، اکسیژن و مواد مغذی کافی را از طریق خون دریافت نمیکنند، حتی سادهترین فعالیتهای روزانه مانند دوش گرفتن، خرید کردن یا آشپزی نیز میتواند فرد را به شدت خسته و ناتوان سازد. این خستگی عمیق، با استراحتهای کوتاه و معمولی برطرف نمیشود و کیفیتی متفاوت از خستگی عادی دارد.
ورم یا اِدِم، که ناشی از تجمع مایعات به دلیل پس زدن خون و افزایش فشار در سیاهرگهاست، یکی از بارزترین نشانههای فیزیکی بیماری محسوب میشود. این ورم معمولاً در قسمتهای پایینی بدن که تحت تأثیر جاذبه قرار دارند، مانند پاها، مچ پاها و ساقها، بیشتر و زودتر دیده میشود. بیمار ممکن است متوجه شود که کفشهایش برایش تنگ شده یا پس از درآوردن جوراب، جای کش آن برای مدتی طولانی روی پوستش باقی میماند. در موارد شدیدتر، این ورم میتواند شکم را نیز درگیر کند و باعث آسیت یا حتی در ناحیه کمر و پشت نیز رخ دهد.
افزایش وزن سریع و ناگهانی، یکی از مهمترین و قابلاندازهگیریترین نشانههای تجمع مایعات در بدن است. افزایش وزنی بیش از یک تا دو کیلوگرم در طول یک شبانهروز یا دو و نیم کیلوگرم در طول یک هفته، به احتمال قریب به یقین ناشی از احتباس مایعات است نه افزایش چربی، و میتواند یک زنگ خطر جدی باشد که نیاز به تماس فوری با پزشک و تنظیم دوز داروهای ادرارآور دارد.
سرفه یا خسخس مزمن، به ویژه سرفههایی که با فعالیت یا دراز کشیدن بدتر میشوند، میتواند ناشی از تجمع مایعات در ریهها (احتقان ریوی) باشد. این سرفهها گاهی با خلطی رقیق و کفآلود که ممکن است سفید یا صورتی (به دلیل وجود مقادیر اندکی خون) باشد، همراه است و به آن “سرفه قلبی” نیز گفته میشود.
تپش قلب یا احساس ضربان نامنظم، یکی دیگر از علائم است. قلب ضعیف ممکن است برای جبران کاهش کارایی پمپاژ خود، سریعتر (تاکیکاردی) یا نامنظمتر (آریتمی، مانند فیبریلاسیون دهلیزی) بتپد. بیمار ممکن است این حالت را به صورت احساس “بال بال زدن”، “کوبیدن” یا “جا افتادن ضربان” در قفسه سینه خود توصیف کند.
کاهش اشتها یا حالت تهوع نیز میتواند رخ دهد. تجمع مایعات در شکم و بزرگ شدن کبد به دلیل احتقان، میتواند به معده و رودهها فشار آورده و باعث احساس پری، سیری زودرس، نفخ و حالت تهوع شود.
در مراحل پیشرفتهتر بیماری، کاهش جریان خون به مغز میتواند منجر به علائم عصبی مانند سرگیجه، گیجی، مشکلات حافظه و سردرگمی، به ویژه در افراد مسن، شود. اگر هر یک از این علائم را تجربه میکنید، به خصوص اگر به تازگی شروع شدهاند یا به طور ناگهانی شدت یافتهاند، ضروری است که در اسرع وقت برای ارزیابی دقیق به پزشک مراجعه کنید.
چرا به نارسایی قلب مبتلا میشویم؟
نارسایی قلبی یک بیماری ناگهانی و بدون مقدمه نیست. این وضعیت پیچیده، معمولاً نقطه اوج و نتیجه نهایی سالها آسیب تدریجی به قلب است که از یک یا چند بیماری زمینهای یا عادات ناسالم و مزمن در سبک زندگی نشأت میگیرد. هر شرایطی که به عضله قلب فشار کاری بیش از حد تحمیل کند یا مستقیماً به بافت آن آسیب برساند، میتواند در نهایت به ناتوانی پمپاژ و نارسایی قلبی منجر شود. درک این نکته که کنترل دقیق و مدیریت فعالانه این علل و عوامل خطر، سنگ بنای اصلی و قدرتمندترین استراتژی برای پیشگیری از این بیماری است، از اهمیت فوقالعادهای برخوردار است. مطالعات معتبر علمی نشان دادهاند که کنترل موثر بیماریهای زمینهای میتواند خطر ابتلا به نارسایی قلبی را تا پنجاه درصد کاهش دهد.
شایعترین علت بروز نارسایی قلبی، به ویژه در جمعیت مردان، بیماری عروق کرونر (Coronary Artery Disease – CAD) است. در این بیماری، سرخرگهایی که وظیفه خونرسانی به خود عضله قلب را بر عهده دارند، به دلیل تجمع تدریجی پلاکهای چربی و کلسترول (آترواسکلروز) تنگ یا مسدود میشوند. این امر باعث کاهش جریان خون به عضله قلب (ایسکمی) شده، آن را از اکسیژن حیاتی محروم کرده و در طول زمان ضعیف میسازد. تخمین زده میشود که حدود شصت درصد از کل موارد نارسایی قلبی ریشه در بیماری عروق کرونر دارند.
حمله قلبی، که با نامهای سکته قلبی یا انفارکتوس میوکارد نیز شناخته میشود، یکی از پیامدهای حاد بیماری عروق کرونر و یکی از دلایل اصلی نارسایی قلبی است. یک حمله قلبی زمانی رخ میدهد که جریان خون به بخشی از عضله قلب به طور کامل و ناگهانی قطع شود. این اتفاق منجر به مرگ سلولهای آن ناحیه و جایگزینی آنها با بافت اسکار (زخم) میشود. بافت اسکار، بافتی مرده و غیرفعال است که قادر به انقباض نیست و در نتیجه، توانایی کلی پمپاژ قلب را به طور دائمی کاهش میدهد.
فشار خون بالا یا Hypertension، که از آن به عنوان “قاتل خاموش” یاد میشود، دومین علت شایع نارسایی قلبی به شمار میرود. فشار خون بالا، قلب را مجبور میکند تا برای پمپاژ خون در برابر مقاومت بالای عروق، به طور مداوم سختتر و با فشار بیشتری کار کند. این بار کاری اضافی و مزمن در طول سالها باعث ضخیم شدن و سفت شدن غیرطبیعی عضله قلب (هایپرتروفی) میشود که این تغییر ساختاری در نهایت میتواند منجر به ضعف و نارسایی آن، به ویژه از نوع دیاستولیک (HFpEF)، گردد.
بیماریهای دریچهای قلب نیز نقش مهمی ایفا میکنند. دریچههای قلب مانند دروازههای یکطرفه و هوشمندی عمل میکنند که جریان خون را در جهت صحیح و با حداقل مقاومت هدایت میکنند. اگر دریچهای به دلیل بیماری، تنگ و باریک شود (تنگی یا Stenosis) یا به درستی بسته نشود و دچار نشتی خون به عقب گردد (نارسایی یا Regurgitation)، قلب مجبور میشود برای حفظ جریان خون کافی در بدن، کار اضافی و طاقتفرسایی انجام دهد. این فشار مضاعف و دائمی در بلندمدت، قلب را خسته، ضعیف و در نهایت نارسا میکند.
کاردیومیوپاتی، واژهای است که به طور کلی به “بیماری عضله قلب” اطلاق میشود و مستقیماً باعث آسیب و ضعف عضله قلب میگردد. کاردیومیوپاتی میتواند دلایل بسیار متنوعی داشته باشد، از جمله عفونتهای ویروسی که به قلب حمله میکنند، مصرف بیش از حد و طولانیمدت الکل، عوارض جانبی سمی برخی داروها (مانند داروهای شیمیدرمانی)، و یا دلایل ژنتیکی و ارثی که در خانوادهها منتقل میشوند.
علاوه بر این موارد، دیابت به عنوان یک عامل خطر بسیار قدرتمند، به طرق مختلف خطر نارسایی قلبی را افزایش میدهد. این بیماری متابولیک میتواند به دیواره عروق خونی در سراسر بدن، از جمله عروق کرونر، آسیب برساند و همچنین به طور مستقیم بر متابولیسم و عملکرد سلولهای عضله قلب تأثیر منفی بگذارد. همچنین، دیابت ارتباط بسیار نزدیکی با فشار خون بالا و چاقی دارد که خودشان از عوامل خطر اصلی هستند. آریتمیها یا ضربانهای نامنظم قلب، مانند فیبریلاسیون دهلیزی که بسیار شایع است، میتوانند با برهم زدن هماهنگی انقباضات قلب، کارایی آن را کاهش داده و در طولانی مدت آن را ضعیف کنند.
در کنار این بیماریهای زمینهای، عادات روزمره و سبک زندگی ما نیز تأثیر عمیق و انکارناپذیری بر سلامت قلب دارند. استعمال دخانیات، با آسیب رساندن به دیواره عروق و افزایش فشار خون، خطر را دو تا سه برابر میکند. چاقی و اضافه وزن، قلب را مجبور به کار سختتر کرده و با دیابت و فشار خون بالا مرتبط است. رژیم غذایی ناسالم سرشار از نمک، چربیهای اشباع و قند، عدم فعالیت بدنی، مصرف بیش از حد الکل و آپنه خواب (وقفههای تنفسی در خواب) همگی از عوامل خطر قابل اصلاحی هستند که شناسایی و مدیریت فعالانه آنها، قدرتمندترین ابزار ما برای پیشگیری از نارسایی قلبی است.
فرایند تشخیص نارسایی قلب
تشخیص نارسایی قلبی یک فرآیند methodical و شبیه به کار یک کارآگاه پزشکی است که با کنار هم قرار دادن دقیق قطعات مختلف یک پازل بالینی انجام میشود. این قطعات شامل علائم گزارش شده توسط بیمار، سابقه پزشکی دقیق او، یافتههای معاینه فیزیکی، و نتایج مجموعهای از آزمایشها و تستهای تخصصی قلبی است. هدف نهایی از این فرایند جامع، نه تنها تأیید قطعی وجود نارسایی قلبی، بلکه تعیین دقیق علت زمینهای، نوع عملکردی (سیستولیک یا دیاستولیک)، و شدت بیماری است تا بتوان شخصیسازیشدهترین و مؤثرترین برنامه درمانی را برای بیمار تدوین کرد.
گام نخست و بنیادین در این مسیر، یک گفتگوی دقیق و عمیق بین بیمار و پزشک است. پزشک با حوصله در مورد جزئیات علائم، زمان شروع و عوامل تشدیدکننده یا تسکیندهنده آنها، سابقه کامل پزشکی شامل بیماریهایی مانند فشار خون بالا، بیماری عروق کرونر، دیابت و بیماریهای تیروئید، سابقه خانوادگی بیماریهای قلبی، و همچنین عادات سبک زندگی مانند رژیم غذایی، میزان فعالیت بدنی، و مصرف سیگار و الکل سوال خواهد کرد.
پس از آن، پزشک یک معاینه فیزیکی کامل و دقیق را به انجام میرساند و به طور خاص به دنبال نشانههای فیزیکی نارسایی قلبی میگردد. با استفاده از استتوسکوپ، به صدای قلب برای یافتن صداهای اضافی غیرطبیعی (مانند گالوپ S3) یا سوفلهای دریچهای، و به صدای ریهها برای شنیدن صدای “کراکل” که نشاندهنده تجمع مایعات است، گوش میدهد. برجسته شدن وریدهای گردن را که میتواند نشانهای از افزایش فشار در سمت راست قلب باشد، بررسی میکند. پاها، مچ پا و شکم بیمار را برای یافتن علائم ورم یا اِدِم معاینه کرده و فشار خون و ضربان قلب را اندازهگیری میکند.
آزمایشهای خون، اطلاعات بیوشیمیایی بسیار ارزشمندی را در اختیار تیم درمانی قرار میدهند. مهمترین و اختصاصیترین آزمایش خون برای تشخیص نارسایی قلبی، اندازهگیری سطح پپتیدهای ناتریورتیک، یعنی BNP و NT-proBNP است. این هورمونها در پاسخ به کشش و فشار بیش از حد وارد بر دیوارههای قلب (که در نارسایی قلبی به شدت افزایش مییابد) در جریان خون آزاد میشوند. سطح بالای این نشانگرها به شدت به نفع تشخیص نارسایی قلبی است و همچنین میتواند برای ارزیابی شدت بیماری و نظارت بر پاسخ به درمان مورد استفاده قرار گیرد. علاوه بر این، آزمایشهای عملکرد کلیه و کبد، شمارش کامل خون برای بررسی کمخونی، و بررسی عملکرد تیروئید نیز انجام میشوند.
تستهای تصویربرداری و عملکردی قلب به پزشک اجازه میدهند تا به طور مستقیم ساختار و عملکرد قلب بیمار را مشاهده و ارزیابی کند. الکتروکاردیوگرام (ECG یا EKG)، به عنوان یک تست ساده و سریع، فعالیت الکتریکی قلب را ثبت کرده و میتواند ریتمهای غیرطبیعی، علائم یک حمله قلبی قبلی، یا ضخیم شدن عضله قلب را نشان دهد. اما مهمترین و دقیقترین ابزار تشخیصی در این حوزه، اکوکاردیوگرام یا اکوی قلب است. این تست که با استفاده از امواج صوتی یک تصویر متحرک و زنده از قلب ایجاد میکند، اطلاعات حیاتی مانند اندازهگیری دقیق کسر جهشی (EF) برای تعیین نوع نارسایی قلبی، ارزیابی اندازه و ضخامت دیوارههای قلب، بررسی عملکرد دریچهها، و شناسایی نواحی از عضله قلب که به درستی حرکت نمیکنند را فراهم میآورد.
در کنار اینها، عکس قفسه سینه میتواند بزرگ شدن سایه قلب یا وجود مایع در ریهها را نشان دهد. تست ورزش، عملکرد قلب را تحت فشار فعالیت بدنی ارزیابی میکند. و در نهایت، کاتتریزاسیون قلبی یا آنژیوگرافی، به عنوان یک روش تهاجمیتر، میتواند فشار دقیق داخل حفرات قلب را اندازهگیری کرده و با تزریق ماده حاجب، عروق کرونر را برای یافتن هرگونه انسداد به طور قطعی بررسی کند. ترکیب هوشمندانه این اطلاعات به پزشک اجازه میدهد تا یک تصویر کامل از وضعیت قلب بیمار به دست آورد و تشخیصی قطعی و جامع را ارائه دهد.
مراحل نارسایی قلب
نارسایی قلبی یک بیماری ایستا و ثابت نیست، بلکه یک وضعیت پویاست که در طول زمان و در صورت عدم مدیریت صحیح، تمایل به پیشرفت دارد. برای درک بهتر این سیر پیشرفت و انتخاب استراتژیهای درمانی مناسب در هر مقطع، پزشکان از دو سیستم طبقهبندی اصلی و مکمل یکدیگر استفاده میکنند: سیستم مرحلهبندی جامع ACC/AHA که بر پیشرفت ساختاری بیماری تمرکز دارد، و سیستم طبقهبندی عملکردی NYHA که شدت علائم و تأثیر آن بر زندگی روزمره بیمار را توصیف میکند.
سیستم مرحلهبندی ACC/AHA، بیماران را در یک طیف از مرحله A تا D قرار میدهد. این سیستم بر اهمیت پیشگیری و مداخله زودهنگام تأکید دارد. یک ویژگی مهم و منحصر به فرد این سیستم آن است که پیشرفت در آن یکطرفه است و بیمار نمیتواند به مرحله قبل بازگردد؛ به این معنا که اگر فردی به مرحله C برسد، حتی اگر علائمش با درمان بهبود یابد، همچنان از نظر ساختاری در مرحله C باقی میماند. مرحله A، مرحله پرخطر یا پیش-نارسایی قلبی است که در آن فرد هنوز هیچ بیماری ساختاری قلبی یا علامتی ندارد، اما دارای عوامل خطر قوی مانند فشار خون بالا یا دیابت است.
هدف در این مرحله، پیشگیری تهاجمی و کنترل عوامل خطر است. در مرحله B، فرد دارای بیماری ساختاری قلبی است (مثلاً پس از یک حمله قلبی) اما هنوز هیچ علامتی را تجربه نکرده است. هدف در اینجا، جلوگیری از بروز علائم با استفاده از داروهای محافظ قلب است. مرحله C، مرحله نارسایی قلبی علامتدار است که در آن فرد هم بیماری ساختاری دارد و هم علائم فعلی یا قبلی نارسایی قلبی را تجربه کرده است. اکثر بیمارانی که رسماً تشخیص داده میشوند در این مرحله قرار دارند و هدف درمان، کنترل علائم و بهبود کیفیت زندگی است. در نهایت، مرحله D، مرحله نارسایی قلبی پیشرفته و مقاوم به درمان است که در آن فرد علائم شدیدی حتی در حالت استراحت دارد و نیازمند درمانهای بسیار تخصصی مانند پیوند قلب است.
در کنار این سیستم، سیستم طبقهبندی عملکردی انجمن قلب نیویورک یا NYHA، بیماران را بر اساس شدت علائم و میزان محدودیتی که در فعالیت بدنیشان ایجاد میشود، در چهار کلاس از I تا IV قرار میدهد. برخلاف سیستم ACC/AHA، این سیستم پویا است و بیمار میتواند با درمان موفقیتآمیز بین کلاسها جابجا شود. در کلاس I، بیمار هیچ محدودیتی در فعالیت بدنی ندارد. در کلاس II، محدودیت خفیفی وجود دارد و فعالیتهای عادی روزمره باعث بروز علائم میشود. در کلاس III، محدودیت قابل توجهی وجود دارد و حتی فعالیتی کمتر از حد معمول نیز باعث بروز علائم میگردد. در نهایت، در کلاس IV، بیمار ناتوان از انجام هرگونه فعالیت بدنی بدون ناراحتی است و علائم حتی در حالت استراحت نیز وجود دارند. پزشکان با استفاده همزمان از این دو سیستم، دیدی جامع و سهبعدی از وضعیت ساختاری و عملکردی بیمار به دست میآورند و میتوانند بهترین و مناسبترین برنامه مدیریتی را برای او طراحی کنند.
استراتژیهای درمانی نارسایی قلب
درمان نارسایی قلبی یک رویکرد چندوجهی، پویا و کاملاً شخصیسازی شده است که هدف اصلی آن دیگر فقط افزایش طول عمر نیست، بلکه بهبود چشمگیر کیفیت زندگی، کاهش علائم طاقتفرسا، و جلوگیری از بستری شدنهای مکرر در بیمارستان است. برنامه درمانی هر بیمار به طور دقیق بر اساس نوع نارسایی قلبی (HFrEF یا HFpEF)، شدت علائم (کلاس NYHA)، مرحله بیماری (ACC/AHA) و بیماریهای زمینهای همراه او تدوین میشود. این برنامه جامع معمولاً ترکیبی هوشمندانه از سه جزء اصلی و بنیادین است: دارودرمانی پیشرفته، تغییرات اساسی و پایدار در سبک زندگی، و در موارد پیشرفتهتر، استفاده از دستگاههای کاشتنی و مداخلات جراحی.
در دهههای گذشته، پیشرفتهای دارویی یک انقلاب واقعی در درمان نارسایی قلبی، به ویژه در نوع HFrEF (با کسر جهشی کاهشیافته)، ایجاد کردهاند. امروزه، رویکرد استاندارد طلایی و مبتنی بر شواهد، به عنوان “درمان چهارگانه” یا Quadruple Therapy شناخته میشود. این رویکرد شامل چهار دسته دارویی اصلی است که ثابت شدهاند مرگ و میر و بستری شدن را کاهش میدهند و باید در اسرع وقت برای بیماران واجد شرایط آغاز شوند. این چهار ستون شامل مهارکنندههای گیرنده آنژیوتانسین-نپریلیسین (ARNI) مانند ساکوبیتریل/والسارتان که جدیدترین و قدرتمندترین دسته هستند، بتا بلاکرهای محافظ قلب مانند متوپرولول و کارودیلول، آنتاگونیستهای گیرنده مینرالوکورتیکوئید (MRA) مانند اسپیرونولاکتون، و مهارکنندههای نوین SGLT2 مانند داپاگلیفلوزین و امپاگلیفلوزین که انقلابی در این حوزه ایجاد کردهاند، میباشند. در کنار این چهار ستون اصلی، از دیورتیکها یا داروهای ادرارآور مانند فوروزماید برای کنترل سریع علائم تجمع مایعات مانند ورم و تنگی نفس استفاده میشود.
با این حال، داروها به تنهایی هرگز کافی نیستند. مشارکت فعال و آگاهانه بیمار در مدیریت بیماری، نقشی حیاتی و غیرقابل انکار در موفقیت درمان دارد. مهمترین تغییر در سبک زندگی، پیروی از یک رژیم غذایی کمنمک یا کمسدیم است، زیرا سدیم باعث احتباس مایعات و افزایش بار کاری قلب میشود. مدیریت و گاهی محدودیت مصرف مایعات روزانه، وزنگیری منظم و روزانه در منزل برای تشخیص زودهنگام تجمع مایعات، ترک کامل سیگار، و انجام فعالیت بدنی منظم و متناسب با شرایط، همگی از اجزای کلیدی خودمراقبتی هستند.
برای برخی بیماران، به ویژه آنهایی که کسر جهشی بسیار پایینی دارند و در معرض خطر آریتمیهای کشنده هستند، دستگاههای پزشکی کاشتنی میتوانند نجاتبخش باشند. دفیبریلاتور قلبی قابل کاشت (ICD) مانند یک فرشته نگهبان عمل کرده و با تشخیص ریتمهای خطرناک، یک شوک الکتریکی برای بازگرداندن ریتم طبیعی به قلب وارد میکند. درمان همگامسازی مجدد قلبی (CRT) نیز در بیمارانی که انقباضات بطنهایشان ناهماهنگ است، با هماهنگ کردن این انقباضات، کارایی پمپاژ قلب را بهبود میبخشد.
در نهایت، برای بیماران مبتلا به نارسایی قلبی مرحله نهایی (Stage D) که به سایر درمانها پاسخ نمیدهند، گزینههای پیشرفتهتری وجود دارد. دستگاه کمک بطنی (LVAD) یک پمپ مکانیکی است که با جراحی در بدن کاشته شده و به عنوان یک قلب کمکی عمل میکند. و پیوند قلب، به عنوان “استاندارد طلایی” و درمان نهایی، شامل جایگزینی قلب بیمار با یک قلب سالم اهدایی است که اگرچه بسیار مؤثر است، اما به دلیل کمبود اهداکننده، دسترسی به آن محدود میباشد.
زندگی با نارسایی قلب
تشخیص یک بیماری مزمن و جدی مانند نارسایی قلبی میتواند یک تجربه ترسناک، نگرانکننده و طاقتفرسا باشد. اما بسیار مهم است که به یاد داشته باشید شما در این مسیر تنها نیستید و امروزه ابزارها، دانش و حمایتهای فراوانی برای مدیریت مؤثر بیماری و داشتن یک زندگی پربار و معنادار وجود دارد. در این سفر، تمرکز بر خودمراقبتی هوشمندانه و توجه به سلامت روان، به اندازه مصرف دقیق و منظم داروها اهمیت دارد و جزء لاینفک یک برنامه درمانی موفق محسوب میشود.
مدیریت دقیق رژیم غذایی و کنترل مصرف مایعات، همانطور که پیشتر اشاره شد، از کلیدیترین جنبههای خودمراقبتی است. برای عملی کردن این اصول، لازم است مهارت خواندن برچسبهای مواد غذایی را بیاموزید و همواره به دنبال میزان سدیم (Sodium) در هر وعده باشید. به جای نمک، از دنیای شگفتانگیز گیاهان معطر، ادویهجات، آبلیمو و سرکه برای طعم دادن به غذاهای خود استفاده کنید. آشپزی در خانه بهترین و مطمئنترین راه برای کنترل کامل میزان نمک در غذای شماست. برای پیگیری دقیق میزان مایعات مصرفی خود در طول روز، از یک بطری با حجم مشخص استفاده کنید و به یاد داشته باشید که مواد غذایی مانند سوپ، بستنی و ژله نیز جزو مایعات روزانه شما محسوب میشوند.
اهمیت فعالیت بدنی و شرکت در برنامههای بازتوانی قلبی نیز غیرقابل انکار است. ورزش منظم و متناسب با شرایط، میتواند عضلات اسکلتی شما را قویتر کند، به طوری که آنها برای انجام کار به اکسیژن کمتری نیاز داشته باشند و در نتیجه، بار کاری قلب کاهش یابد. پیش از شروع هر برنامه ورزشی، مشورت با پزشک الزامی است. شرکت در برنامههای بازتوانی قلبی که تحت نظارت تیم پزشکی انجام میشوند و شامل ورزش، آموزش و مشاوره هستند، میتواند به طور قابل توجهی ظرفیت ورزشی، اعتماد به نفس و کیفیت زندگی شما را بهبود بخشد. مهمتر از همه، یاد بگیرید که به بدن خود گوش دهید؛ در روزهایی که احساس خستگی یا تنگی نفس بیشتری دارید، ورزش سبکتری انجام دهید یا به خود اجازه استراحت دهید.
در نهایت، سلامت روان و مدیریت استرس در بیماران نقشی حیاتی دارد. زندگی با یک بیماری مزمن میتواند از نظر احساسی بسیار چالشبرانگیز باشد. افسردگی و اضطراب در بیماران مبتلا به نارسایی قلبی بسیار شایع است و اگر به آنها رسیدگی نشود، میتوانند انگیزه بیمار برای خودمراقبتی را کاهش داده و مدیریت بیماری را دشوارتر کنند. پذیرش احساسات خود، چه غم، چه عصبانیت یا ترس، اولین قدم است. با خانواده، دوستان یا یک مشاور حرفهای در مورد احساسات خود صحبت کنید. پیوستن به گروههای حمایتی و به اشتراک گذاشتن تجربیات با دیگرانی که شرایط مشابهی دارند، میتواند بسیار مفید و آرامشبخش باشد. آموختن تکنیکهای مدیریت استرس مانند مدیتیشن، تنفس عمیق، یوگا یا پرداختن به سرگرمیهای لذتبخش میتواند به کاهش فشار روانی کمک کند. هرگز از درخواست کمک حرفهای نترسید؛ درمانهای بسیار مؤثری برای افسردگی وجود دارد که میتواند کیفیت زندگی شما را متحول کند.
پیشگیری از نارسایی قلبی
بهترین، هوشمندانهترین و مقرونبهصرفهترین راه برای مقابله با اپیدمی نارسایی قلبی، جلوگیری از وقوع آن در وهله اول است. خبر بسیار خوب و امیدبخش این است که بر اساس آمار و شواهد معتبر از سازمان بهداشت جهانی و سایر نهادهای علمی، بالغ بر هشتاد درصد از کل بیماریهای قلبی-عروقی، که نارسایی قلبی نیز یکی از مهمترین آنهاست، با کنترل فعالانه و هوشمندانه عوامل خطر، کاملاً قابل پیشگیری هستند. استراتژیهای پیشگیری، در حقیقت دقیقاً همان اقدامات بنیادینی هستند که برای مدیریت بیماریهای زمینهای و حفظ یک سبک زندگی سالم و پویا توصیه میشوند. این اقدامات، سرمایهگذاری برای آینده سلامت شما هستند.
اولین و مهمترین اقدام، کنترل دقیق فشار خون است. فشار خون خود را به طور منظم چک کنید و اگر بالا تشخیص داده شد، با همکاری نزدیک پزشک و از طریق ترکیبی از رژیم غذایی کمنمک، ورزش منظم و در صورت نیاز، مصرف دارو، آن را به طور پایدار در محدوده هدف کنترل کنید. در کنار آن، مدیریت سطح کلسترول خون نیز از اهمیت بالایی برخوردار است. سطح کلسترول بد (LDL) خود را با رژیم غذایی سالم و در صورت لزوم با دارو، در محدوده سالم نگه دارید. اگر به دیابت مبتلا هستید، کنترل دقیق و وسواسگونه قند خون از طریق رژیم، ورزش و داروها، برای محافظت از قلب و عروق شما حیاتی است.
اتخاذ یک رژیم غذایی سالم برای قلب، سنگ بنای پیشگیری است. یک رژیم غذایی سرشار از میوهها، سبزیجات تازه، غلات کامل، پروتئینهای بدون چربی مانند ماهی و حبوبات، و چربیهای سالم مانند روغن زیتون و آجیل (مشابه رژیم مدیترانهای یا DASH) را به عنوان الگوی دائمی خود انتخاب کنید. مصرف چربیهای اشباع، چربیهای ترانس، قندهای افزوده و سدیم را به حداقل ممکن برسانید.
ورزش منظم، داروی پیشگیری دیگری است. حداقل ۱۵۰ دقیقه فعالیت ورزشی با شدت متوسط، مانند پیادهروی سریع، دوچرخهسواری یا شنا، در طول هفته را به عنوان هدف خود قرار دهید. حفظ وزن سالم و نگه داشتن شاخص توده بدنی (BMI) در محدوده طبیعی (۱۸.۵ تا ۲۴.۹) نیز بار کاری قلب را به شدت کاهش میدهد.
و در نهایت، عدم استعمال دخانیات، مهمترین و تأثیرگذارترین کاری است که میتوانید برای سلامت قلب خود انجام دهید. اگر سیگار میکشید، برای ترک آن از متخصصان کمک بگیرید. همچنین، مدیریت استرس از طریق روشهای سالمی مانند ورزش، مدیتیشن و ارتباطات اجتماعی، نقش مهمی در حفظ سلامت کلی قلبی-عروقی شما ایفا میکند.
آینده درمان نارسایی قلب
حوزه درمان نارسایی قلبی یکی از پویاترین و هیجانانگیزترین عرصههای تحقیقات پزشکی است و به سرعت در حال تحول و پیشرفت میباشد. پژوهشگران در سراسر جهان به طور خستگیناپذیری در حال کار بر روی روشهای جدید و نوآورانهای هستند که امیدهای تازهای را برای بهبود زندگی میلیونها بیمار به ارمغان میآورد و چشمانداز آینده را روشنتر از همیشه میسازد.
یکی از مهمترین مسیرهای آینده، پزشکی دقیق و شخصیسازیشده (Precision Medicine) است. آینده درمان به سمت ارائه داروهای هدفمند و استراتژیهای درمانی متناسب با پروفایل ژنتیکی، مولکولی و بیولوژیکی منحصر به فرد هر بیمار پیش میرود. این رویکرد میتواند اثربخشی درمان را به حداکثر رسانده، عوارض جانبی را به حداقل برساند و مشخص کند که کدام بیمار به کدام درمان بهتر پاسخ میدهد.