ترومبوز به فرآیند تشکیل یک توده خونی جامد یا نیمهجامد، موسوم به ترومبوس یا لخته، در داخل یک رگ خونی گفته میشود که میتواند جریان طبیعی خون را در سیستم گردش خون مسدود کند. این پدیده به دو دسته اصلی تقسیم میشود: ترومبوز شریانی، که در سرخرگها (عروق حامل خون از قلب به سایر اعضای بدن) رخ میدهد و عامل اصلی حملات قلبی و سکتههای مغزی است، و ترومبوز وریدی، که در سیاهرگها (عروق بازگرداننده خون به قلب) شکل میگیرد. این راهنما به طور اختصاصی به بررسی ترومبوز وریدی، بهویژه شایعترین و جدیترین شکل آن یعنی ترومبوز ورید عمقی (Deep Vein Thrombosis یا DVT) میپردازد. ترومبوز ورید عمقی معمولاً در سیاهرگهای بزرگ و عمیق پاها، مانند ساق یا ران، ایجاد میشود، اما احتمال تشکیل آن در سایر نقاط بدن نیز وجود دارد. اهمیت شناسایی بهموقع علائم این عارضه در این است که DVT میتواند منجر به یک وضعیت اورژانسی و بالقوه کشنده به نام آمبولی ریه (Pulmonary Embolism یا PE) شود؛ وضعیتی که در آن، بخشی از لخته خون از دیواره رگ جدا شده و پس از عبور از قلب، در شریانهای ریوی گیر میکند. هدف از این نوشتار، ارائه یک مرجع کامل و قابل اعتماد برای شناخت دقیق نشانههای ترومبوز وریدی است تا افراد بتوانند با آگاهی از علائم، هرچند جزئی، در زمان مناسب برای ارزیابی پزشکی اقدام کنند.
علائم اصلی ترومبوز ورید عمقی (DVT)
علائم ترومبوز ورید عمقی اغلب در یک اندام، بهویژه یک پا، ظاهر میشوند و در موارد نادری هر دو پا را به صورت همزمان درگیر میکنند. این نشانهها ممکن است به طور ناگهانی بروز کنند یا طی چند ساعت تا چند روز به تدریج ایجاد شوند. اگرچه مجموعهای از علائم کلاسیک برای DVT تعریف شده است، اما شدت و نحوه تظاهر آنها در افراد مختلف بسیار متغیر است. درک این نشانهها اولین و حیاتیترین گام برای تشخیص زودهنگام و پیشگیری از عوارض جدی آن است. این علائم همگی نتیجه یک فرآیند فیزیکی واحد هستند: انسداد جریان خروجی وریدی. هنگامی که یک لخته، مسیر بازگشت خون به سمت قلب را مسدود میکند، مجموعهای از واکنشهای زنجیروار در اندام آسیبدیده رخ میدهد که به صورت تورم، درد، تغییر رنگ و گرما خود را نشان میدهند.
علائم ترومبوز ورید عمقی در پا و دست
شایعترین محل بروز ترومبوز ورید عمقی، سیاهرگهای اندام تحتانی است، اما این عارضه میتواند در بازوها نیز ایجاد شود. علائم کلیدی در این نواحی شامل مجموعهای از تغییرات فیزیکی است که در ادامه به تفصیل شرح داده میشوند.
یکی از بارزترین و شایعترین علائم DVT، تورم یا اِدِم در اندام آسیبدیده است. این تورم معمولاً به صورت یکطرفه رخ میدهد و ناشی از تجمع خون در پشت لخته است. این تجمع، فشار هیدرواستاتیک داخل سیاهرگ را به شدت افزایش میدهد و باعث نشت مایعات از رگ به بافتهای اطراف میشود که نتیجه آن ورم کردن پا یا بازو است. در برخی موارد، این تورم از نوع گودهگذار (Pitting Edema) است، به این معنی که اگر با انگشت روی ناحیه متورم فشار وارد شود، پس از برداشتن انگشت، یک فرورفتگی موقت در پوست باقی میماند.
درد، حساسیت به لمس و احساس گرفتگی نیز از نشانههای بسیار متداول هستند. این درد اغلب در ناحیه ساق پا آغاز میشود و میتواند به صورت یک درد ضرباندار، مبهم و مداوم، یا احساسی شبیه به گرفتگی شدید عضلانی توصیف شود. درد معمولاً با ایستادن یا راه رفتن تشدید مییابد و ممکن است با لمس عمقی مسیر سیاهرگ درگیر، حساسیت بیشتری احساس شود.
تغییرات قابل مشاهده در رنگ پوست اندام مبتلا نیز یکی دیگر از علائم مهم است. پوست ناحیه آسیبدیده ممکن است قرمز (اریتم) یا تیرهتر از حالت عادی به نظر برسد. در موارد شدیدتر که جریان خون به میزان قابل توجهی مختل شده است، به دلیل تجمع خون فاقد اکسیژن، پوست ممکن است به رنگ آبی یا بنفش (سیانوز) درآید. لازم به ذکر است که تشخیص این تغییرات رنگ در افرادی با پوست تیره ممکن است دشوارتر باشد.
احساس گرمای غیرعادی در پوست ناحیه متورم و دردناک از دیگر نشانههای کلیدی است. این گرما که در مقایسه با اندام سالم به وضوح قابل تشخیص است، ناشی از تجمع خون گرم در پشت لخته و همچنین پاسخ التهابی بدن به وجود ترومبوس است.
در نهایت، ممکن است سیاهرگهای سطحی نزدیک به پوست در اندام مبتلا، برجستهتر، متورمتر و سفتتر از حد طبیعی به نظر برسند و هنگام لمس دردناک باشند. این پدیده زمانی رخ میدهد که بدن تلاش میکند خون را از مسیرهای جایگزین و سطحی عبور دهد تا انسداد در ورید عمقی را جبران کند.
علائم ترومبوز در نواحی غیرمعمول بدن
اگرچه بیش از ۹۰ درصد موارد DVT در اندامها رخ میدهد، اما لختههای خون میتوانند در سیاهرگهای عمقی سایر نقاط بدن نیز تشکیل شوند و علائم متفاوتی ایجاد کنند.
ترومبوز در سیاهرگهای شکم و لگن، مانند ورید باب کبدی یا وریدهای کبدی، میتواند باعث درد شدید در ناحیه شکم یا پهلو شود. این نوع ترومبوز گرچه نادر است، اما میتواند منجر به عوارض جدی مانند افزایش فشار خون ورید باب و آسیب به کبد شود.
یکی از خطرناکترین انواع ترومبوز در نواحی غیرمعمول، ترومبوز سینوس وریدی مغزی (CVST) است. این وضعیت به معنای تشکیل لخته در سینوسهای وریدی است که وظیفه تخلیه خون از مغز را بر عهده دارند. علائم آن میتواند شامل سردرد بسیار شدید و ناگهانی، تاری دید، ضعف در یک طرف بدن و در موارد حاد، تشنج باشد. این وضعیت یک اورژانس مغز و اعصاب محسوب میشود.
وقتی در ترومبوز وریدی هیچ علامتی وجود ندارد
یکی از جنبههای بسیار نگرانکننده ترومبوز ورید عمقی، ماهیت خاموش آن در بسیاری از موارد است. تخمین زده میشود که بین ۳۰ تا ۵۰ درصد از افراد مبتلا به DVT هیچگونه علامت قابل توجهی را تجربه نمیکنند یا علائم آنها به قدری خفیف است که نادیده گرفته میشود. این وضعیت که به آن DVT بدون علامت یا “خاموش” گفته میشود، بسیار خطرناک است، زیرا اولین نشانه وجود مشکل میتواند بروز ناگهانی علائم آمبولی ریه باشد. این واقعیت بر اهمیت حیاتی آگاهی از عوامل خطر تأکید میکند. در افرادی که دارای ریسک فاکتورهای شناختهشده هستند، صرفاً عدم وجود علائم کلاسیک مانند درد و تورم پا، نباید به عنوان دلیلی برای نادیده گرفتن احتمال DVT تلقی شود. بنابراین، رویکرد پیشگیرانه و مبتنی بر شناخت عوامل خطر، نقشی کلیدی در کاهش مرگومیر ناشی از این بیماری ایفا میکند.
علائم هشداردهنده آمبولی ریه در ترومبوز ورید عمقی
آمبولی ریه جدیترین و تهدیدکنندهترین عارضه حاد ترومبوز ورید عمقی است. این وضعیت زمانی رخ میدهد که تکهای از لخته خون (که اکنون آمبولی نامیده میشود) از محل اولیه خود در سیاهرگهای عمقی جدا شده، در جریان خون حرکت میکند، از سمت راست قلب عبور کرده و در نهایت در یکی از شریانهای ریه مستقر میشود. این انسداد، جریان خون به بخشی از ریه را متوقف کرده و منجر به بروز مجموعهای از علائم حاد میشود که یک وضعیت اورژانسی پزشکی محسوب میگردند. بروز هر یک از این علائم، بهویژه در فردی که علائم DVT را نیز تجربه میکند، نیازمند تماس فوری با خدمات اورژانس (۱۱۵) و مراجعه به نزدیکترین مرکز درمانی است. این علائم نتیجه مستقیم ناتوانی حاد سیستم قلبی-تنفسی در اکسیژنرسانی به بدن هستند و ترکیبی از نشانههای تنفسی، قلبی و حتی عصبی را شامل میشوند.
نشانههای تنفسی و قلبی آمبولی ریه
علائم قلبی و تنفسی آمبولی ریه به طور ناگهانی ظاهر میشوند و اغلب شدت بالایی دارند.
تنگی نفس ناگهانی و بدون دلیل مشخص، اصلیترین و شایعترین علامت آمبولی ریه است. این تنگی نفس میتواند حتی در حالت استراحت نیز رخ دهد و با فعالیت تشدید شود. این حالت به دلیل انسداد جریان خون در ریهها و ناتوانی بدن در تبادل اکسیژن کافی ایجاد میشود. درد قفسه سینه نیز یکی دیگر از علائم کلیدی است. این درد معمولاً تیز و خنجری توصیف میشود و با نفس عمیق کشیدن، سرفه کردن یا خم شدن بدتر میشود که به آن درد پلورتیک میگویند. این درد ناشی از التهاب پرده جنب (پوشش ریهها) در نزدیکی محل انسداد شریان است. افزایش ناگهانی و شدید ضربان قلب (تاکیکاردی) نیز یک نشانه رایج است. قلب در تلاش برای جبران کاهش جریان خون و اکسیژنرسانی به بدن، با سرعت بیشتری پمپاژ میکند تا خون را از مقابل انسداد عبور دهد. این فشار مضاعف بر سمت راست قلب میتواند منجر به احساس تپش قلب شود. تنفس سریع و سطحی (تاکیپنه) نیز به عنوان یک مکانیسم جبرانی در پاسخ به کمبود اکسیژن در خون رخ میدهد. بدن به طور غیرارادی تلاش میکند تا با افزایش تعداد تنفس، اکسیژن بیشتری را وارد ریهها کند.
سایر علائم حیاتی که نیاز به اقدام فوری دارند
علاوه بر نشانههای قلبی-تنفسی، علائم دیگری نیز وجود دارند که میتوانند نشاندهنده یک آمبولی ریه شدید باشند و نیاز به توجه فوری دارند. سرفه بدون دلیل مشخص، که گاهی ممکن است با خلط خونی یا رگههای خون همراه باشد (هموپتیزی)، یکی از این علائم هشداردهنده است. این علامت به دلیل آسیب به بافت ریه در محل انسداد ایجاد میشود. احساس سرگیجه، سبکی سر یا حتی غش کردن (سنکوپ) از علائم بسیار جدی هستند. این نشانهها زمانی رخ میدهند که لخته به اندازهای بزرگ باشد که بخش قابل توجهی از جریان خون ریوی را مسدود کند. این امر منجر به افت شدید فشار خون و کاهش اکسیژنرسانی به مغز میشود و میتواند به سرعت به ایست قلبی و مرگ ناگهانی منجر شود.
درک ماهیت ترومبوز
برای درک کامل علائم ترومبوز، شناخت ماهیت، انواع و دلایل زمینهای تشکیل لخته خون ضروری است. تشکیل لخته یک فرآیند طبیعی و حیاتی برای جلوگیری از خونریزی پس از آسیب است، اما وقتی این فرآیند در داخل رگهای خونی سالم و بدون وجود آسیب خارجی فعال میشود، به یک پدیده بیماریزا تبدیل میگردد.
ترومبوز چیست و چه انواعی دارد؟
همانطور که پیشتر اشاره شد، ترومبوز به تشکیل لخته خون در داخل عروق گفته میشود. این پدیده بر اساس نوع رگ درگیر به دو دسته اصلی تقسیم میشود که پیامدهای کاملاً متفاوتی دارند. ترومبوز وریدی در سیاهرگها رخ میدهد که خون را به سمت قلب بازمیگردانند. لختههای تشکیلشده در این سیستم، در صورت جدا شدن، در مسیر جریان خون به سمت قلب و سپس ریهها حرکت میکنند و عامل اصلی آمبولی ریه هستند. در مقابل، ترومبوز شریانی در سرخرگها اتفاق میافتد که خون را از قلب به اعضای حیاتی مانند مغز و عضله قلب میرسانند. انسداد در این عروق، جریان خون غنی از اکسیژن را به این اندامها قطع کرده و عامل اصلی حملات قلبی و سکتههای مغزی ایسکمیک است. این تمایز اساسی توضیح میدهد که چرا DVT در پا میتواند منجر به یک مشکل ریوی شود.
دلایل اصلی تشکیل لخته خون
در قرن نوزدهم، یک آسیبشناس آلمانی به نام رودولف ویرشو، سه عامل اصلی را شناسایی کرد که در کنار یکدیگر، شرایط را برای تشکیل ترومبوز وریدی مهیا میکنند. این مدل که به “سهگانه ویرشو” (Virchow’s Triad) معروف است، همچنان اساس درک ما از پاتوفیزیولوژی این بیماری را تشکیل میدهد. این سه عامل عبارتند از:
۱. رکود جریان خون (Venous Stasis): به معنای کند شدن یا توقف جریان خون در سیاهرگها است. وقتی خون برای مدت طولانی در یک ناحیه ساکن بماند، پلاکتها و فاکتورهای انعقادی فرصت تجمع و فعال شدن پیدا میکنند. این عامل به ویژه در شرایط بیحرکتی طولانیمدت نقش مهمی ایفا میکند.
۲. آسیب دیواره رگ (Endothelial Injury): لایه داخلی رگهای خونی (اندوتلیوم) به طور طبیعی سطحی صاف و ضد انعقاد دارد. هرگونه آسیب به این لایه، خواه ناشی از ضربه فیزیکی، جراحی، التهاب یا عفونت، میتواند این سطح را فعال کرده و فرآیند لختهسازی را آغاز کند.
۳. افزایش انعقادپذیری (Hypercoagulability): به وضعیتی اطلاق میشود که در آن، ترکیبات شیمیایی خون به گونهای تغییر میکند که تمایل به لخته شدن افزایش مییابد. این حالت میتواند ناشی از عوامل ژنتیکی، بیماریهایی مانند سرطان، تغییرات هورمونی (مانند بارداری یا مصرف قرصهای ضدبارداری) یا کمآبی بدن باشد.
این سه عامل به صورت همافزا عمل میکنند. به عنوان مثال، در یک بیمار پس از جراحی تعویض مفصل ران، هر سه عامل به طور همزمان حضور دارند: آسیب مستقیم به وریدهای لگن حین جراحی (آسیب دیواره رگ)، بیحرکتی طولانیمدت پس از عمل (رکود جریان خون) و پاسخ التهابی سیستمیک بدن به جراحی که حالت افزایش انعقادپذیری ایجاد میکند. این همافزایی توضیح میدهد که چرا برخی شرایط بالینی با ریسک بسیار بالای DVT همراه هستند.
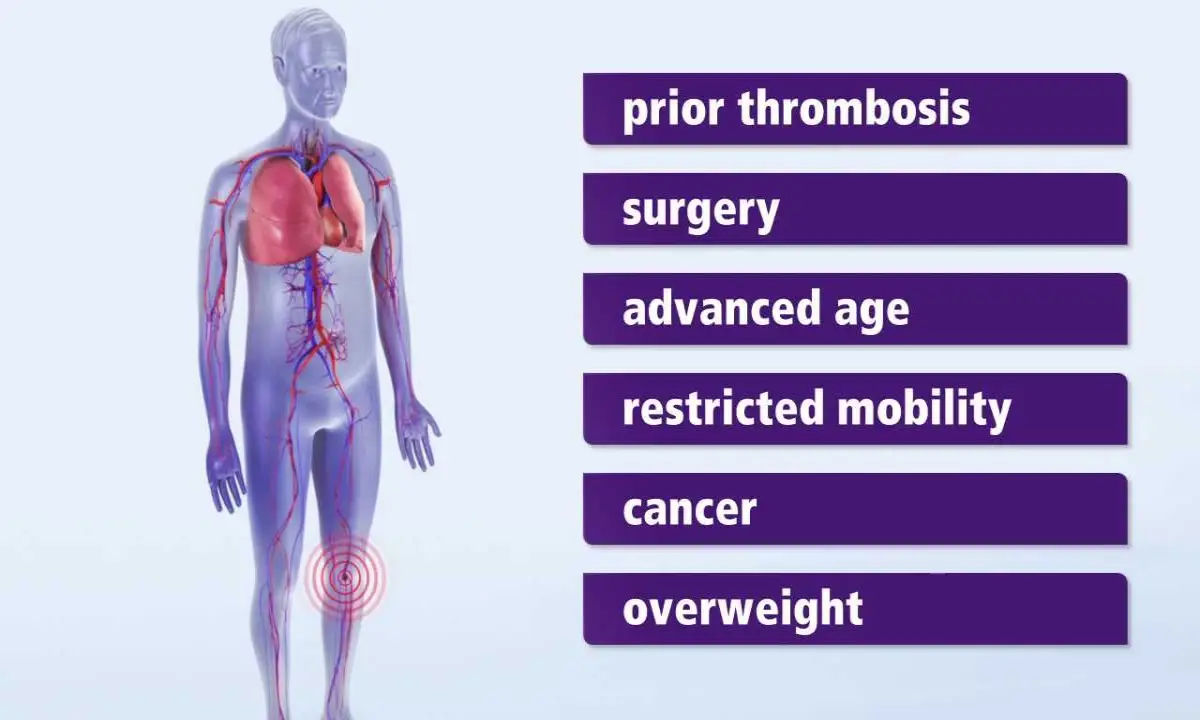
چه کسانی در معرض خطر ترومبوز وریدی هستند؟
عوامل خطر متعدد و متنوعی میتوانند احتمال ابتلا به ترومبوز وریدی را افزایش دهند. این عوامل را میتوان بر اساس ارتباط آنها با سهگانه ویرشو دستهبندی کرد.
عوامل مرتبط با رکود جریان خون شامل هر وضعیتی است که مانع از حرکت طبیعی خون در پاها شود. بیحرکتی طولانیمدت، مانند استراحت مطلق در بستر به دلیل بیماری یا پس از جراحی، فلج اندامها، و گچگرفتگی پا از مهمترین این عوامل هستند. همچنین، نشستن طولانی در یک وضعیت ثابت، مانند سفرهای هوایی یا زمینی طولانی، میتواند جریان خون در پاها را به میزان قابل توجهی کند کرده و خطر را افزایش دهد.
عوامل مرتبط با آسیب دیواره رگ عمدتاً شامل جراحیهای بزرگ، بهویژه جراحیهای ارتوپدی روی لگن، زانو یا ران، و آسیبهای فیزیکی شدید مانند شکستگیهای استخوانی یا تصادفات هستند. همچنین، قرار دادن کاتترهای ورید مرکزی برای تزریق دارو یا مایعات نیز میتواند به دیواره داخلی سیاهرگهای بزرگ آسیب رسانده و زمینه را برای تشکیل لخته فراهم کند.
عوامل مرتبط با افزایش انعقادپذیری بسیار متنوع هستند. برخی بیماریها، بهویژه سرطان و درمانهای آن مانند شیمیدرمانی، موادی را در خون آزاد میکنند که تمایل به لخته شدن را افزایش میدهند. بارداری و دوره شش هفته پس از زایمان نیز به دلیل تغییرات هورمونی و افزایش فشار بر وریدهای لگن، یک دوره پرخطر محسوب میشود. استفاده از داروهای حاوی استروژن مانند قرصهای ضدبارداری خوراکی و هورموندرمانی جایگزین نیز میتواند توانایی خون برای لخته شدن را افزایش دهد. علاوه بر این، برخی افراد به صورت ژنتیکی دارای اختلالات انعقادی ارثی (مانند جهش فاکتور پنج لیدن) هستند که آنها را مستعد تشکیل لخته میکند. سبک زندگی نیز نقش مهمی دارد؛ چاقی با افزایش فشار بر وریدهای پا و ایجاد حالت التهابی مزمن، و سیگار کشیدن با تأثیر منفی بر عملکرد دیواره عروق و ترکیبات خون، هر دو از عوامل خطر مهم به شمار میروند.
در نهایت، عوامل عمومی دیگری نیز وجود دارند که خطر را افزایش میده دهند، از جمله سن بالای ۶۰ سال، سابقه شخصی یا خانوادگی ابتلا به DVT یا آمبولی ریه، و ابتلا به بیماریهایی مانند نارسایی قلبی یا بیماریهای التهابی روده.
فرآیند تشخیص و رویکردهای درمانی
با توجه به تنوع علائم و ماهیت گاهی خاموش ترومبوز وریدی، تشخیص قطعی آن نیازمند یک رویکرد سیستماتیک پزشکی است که ترکیبی از ارزیابی بالینی، آزمایشهای خونی و روشهای تصویربرداری را شامل میشود. پس از تأیید تشخیص، درمان با هدف جلوگیری از عوارض حاد و بلندمدت آغاز میگردد.
روشهای تشخیص قطعی ترومبوز وریدی
فرآیند تشخیص معمولاً با ارزیابی بالینی توسط پزشک آغاز میشود. پزشک سوابق پزشکی بیمار، علائم فعلی و عوامل خطر موجود را به دقت بررسی میکند. در این مرحله ممکن است از سیستمهای امتیازدهی بالینی مانند “معیار وِلز” (Wells Score) استفاده شود تا احتمال وجود DVT به صورت کم، متوسط یا زیاد طبقهبندی شود. در بیمارانی که احتمال بالینی پایینی برای DVT دارند، آزمایش خون دی-دایمر (D-dimer) یک ابزار غربالگری بسیار مفید است. دی-دایمر محصول تجزیه لخته خون در بدن است. نتیجه منفی این آزمایش با اطمینان بالایی میتواند وجود DVT را رد کند. با این حال، نتیجه مثبت آن قطعی نیست، زیرا سطح دی-دایمر در شرایط دیگری مانند بارداری، پس از جراحی، عفونت یا سرطان نیز افزایش مییابد و بنابراین نیازمند بررسیهای بیشتر با روشهای تصویربرداری است. روش استاندارد طلایی و غیرتهاجمی برای تشخیص DVT، سونوگرافی داپلر وریدی است. در این روش، از امواج صوتی برای ایجاد تصاویری از سیاهرگها و ارزیابی جریان خون در آنها استفاده میشود. یکی از تکنیکهای اصلی در این سونوگرافی، “سونوگرافی فشاری” است که در آن، پزشک با پروب سونوگرافی به آرامی روی پوست فشار وارد میکند. یک ورید سالم به راحتی فشرده و روی هم خوابانده میشود، اما وریدی که حاوی لخته باشد، فشرده نخواهد شد. این روش برای تشخیص لخته در وریدهای ران و پشت زانو دقت بسیار بالایی دارد. در موارد پیچیدهتر، مانند شک به وجود لخته در وریدهای لگن یا شکم که با سونوگرافی به خوبی قابل مشاهده نیستند، یا زمانی که نتایج سونوگرافی غیرقطعی است، ممکن است از روشهای تصویربرداری پیشرفتهتری مانند ونوگرافی با سیتی اسکن (CT Venography) یا ونوگرافی با امآرآی (MR Venography) استفاده شود. ونوگرافی تهاجمی که در گذشته روش استاندارد بود و شامل تزریق ماده حاجب به داخل ورید و عکسبرداری با اشعه ایکس است، امروزه به ندرت انجام میشود.
استراتژیهای درمانی برای مدیریت لخته خون
اهداف اصلی درمان DVT شامل جلوگیری از رشد لخته، پیشگیری از حرکت آن به سمت ریهها و ایجاد آمبولی ریه، کاهش خطر بازگشت بیماری و به حداقل رساندن احتمال بروز عوارض بلندمدت مانند سندرم پس از ترومبوز است. سنگ بنای اصلی درمان، استفاده از داروهای ضدانعقاد یا به اصطلاح “رقیقکنندههای خون” است. این داروها برخلاف نامشان، خون را رقیق نمیکنند، بلکه با مهار فاکتورهای انعقادی، از تشکیل لختههای جدید جلوگیری کرده و مانع از بزرگتر شدن لخته موجود میشوند. این امر به بدن فرصت میدهد تا با مکانیسمهای طبیعی خود، به تدریج لخته را حل و تجزیه کند. درمان معمولاً با داروهای تزریقی سریعالاثر مانند هپارین یا انوکساپارین آغاز شده و سپس با داروهای خوراکی مانند وارفارین یا نسل جدیدتر داروهای ضدانعقاد خوراکی مستقیم (DOACs) مانند ریواروکسابان و آپیکسابان ادامه مییابد. داروهای جدیدتر به دلیل سهولت مصرف و عدم نیاز به پایش مکرر خون، در بسیاری از موارد به عنوان خط اول درمان ترجیح داده میشوند. مهمترین عارضه جانبی این داروها، افزایش خطر خونریزی است. در موارد شدید و گسترده DVT، بهویژه زمانی که لخته در وریدهای بزرگ لگن و ران (ترومبوز ایلیوفمورال) قرار دارد و خطر آسیب دائمی به اندام وجود دارد، یا در موارد آمبولی ریه تهدیدکننده حیات، ممکن است از درمان تهاجمیتری به نام ترومبولیز استفاده شود. در این روش، داروهای قوی حلکننده لخته (ترومبولیتیک) مانند آلتپلاز، معمولاً از طریق یک کاتتر که مستقیماً به داخل لخته هدایت شده است، تزریق میشوند تا به سرعت لخته را حل کنند. این روش به دلیل خطر بالاتر خونریزی، تنها برای بیماران منتخب و در مراکز تخصصی انجام میشود. در شرایطی که بیمار به دلیل خطر بالای خونریزی نمیتواند داروهای ضدانعقاد را مصرف کند، یا با وجود درمان ضدانعقادی همچنان دچار آمبولی ریه میشود، ممکن است از یک وسیله مکانیکی به نام فیلتر ورید اجوف تحتانی (IVC Filter) استفاده شود. این فیلتر کوچک و چتر مانند، از طریق یک کاتتر در ورید اجوف تحتانی (بزرگترین سیاهرگ بدن که خون را از نیمه پایینی بدن به قلب بازمیگرداند) قرار داده میشود. این فیلتر به خون اجازه عبور میدهد اما لختههای بزرگی را که از پاها به سمت ریهها حرکت میکنند، به دام میاندازد. لازم به ذکر است که این فیلتر از تشکیل DVT جلوگیری نمیکند و تنها یک اقدام پیشگیرانه در برابر آمبولی ریه است.
مدیریت عوارض بلندمدت: سندرم پس از ترومبوز (PTS)
یکی از شایعترین و ناتوانکنندهترین عوارض بلندمدت DVT، سندرم پس از ترومبوز (Post-Thrombotic Syndrome یا PTS) است که حدود ۲۰ تا ۵۰ درصد از بیماران را طی دو سال پس از تشخیص اولیه درگیر میکند. این سندرم زمانی رخ میدهد که لخته خون اولیه و پاسخ التهابی ناشی از آن، به دریچههای ظریف داخل سیاهرگها آسیب دائمی وارد میکند. این دریچهها که وظیفه جلوگیری از بازگشت خون به عقب را دارند، با آسیب دیدن دچار نارسایی شده و منجر به وضعیتی به نام نارسایی مزمن وریدی میشوند. در این حالت، فشار خون در وریدهای پا به طور مزمن بالا باقی میماند.
علائم PTS شامل درد مزمن پا، احساس سنگینی و خستگی مداوم در اندام، تورم پایدار که در پایان روز بدتر میشود، تغییر رنگ پوست به قهوهای یا قرمز تیره (هیپرپیگمانتاسیون)، خارش و در موارد شدید، ایجاد زخمهای دردناک و دیر التیام به نام زخمهای وریدی است. این علائم میتوانند کیفیت زندگی فرد را به شدت تحت تأثیر قرار دهند. هدف از درمان DVT تنها پیشگیری از مرگ ناشی از آمبولی ریه نیست، بلکه حفظ عملکرد بلندمدت اندام و جلوگیری از این عارضه ناتوانکننده نیز هست.
مدیریت PTS عمدتاً حمایتی است و بر کنترل علائم تمرکز دارد. اصلیترین راهکار درمانی، استفاده منظم و روزانه از جورابهای فشاری مدرج است. این جورابها با اعمال فشار خارجی بر روی پا، به بهبود بازگشت خون وریدی کمک کرده و تورم و درد را کاهش میدهند. بالا نگه داشتن پاها در هنگام استراحت و انجام ورزشهای منظم، بهویژه تمریناتی که عضلات ساق پا را تقویت میکنند (مانند پیادهروی)، نیز در بهبود گردش خون و کاهش علائم بسیار مؤثر است.
پیشگیری از ترومبوز وریدی
پیشگیری از ترومبوز وریدی، بهویژه در افراد در معرض خطر، از اهمیت بالایی برخوردار است. بسیاری از راهکارهای پیشگیرانه به طور مستقیم با مقابله با عوامل سهگانه ویرشو در ارتباط هستند و میتوانند به طور قابل توجهی احتمال تشکیل لخته را کاهش دهند.
راهکارهای سبک زندگی برای حفظ سلامت عروق
اتخاذ یک سبک زندگی سالم، اولین و مهمترین خط دفاعی در برابر ترومبوز وریدی است. فعالیت بدنی منظم، مانند پیادهروی روزانه، با فعال کردن پمپ عضلانی ساق پا، به جریان یافتن خون در سیاهرگها کمک کرده و از رکود خون جلوگیری میکند. پرهیز از نشستن یا ایستادن طولانیمدت و ایجاد وقفههای کوتاه برای حرکت و کشش عضلات، بهویژه در محیط کار یا هنگام سفر، بسیار مهم است.
حفظ وزن در محدوده سالم، فشار اضافی بر روی وریدهای لگن و پاها را کاهش میدهد و همچنین با کاهش التهاب عمومی بدن، به سلامت دیواره عروق کمک میکند. نوشیدن مایعات کافی و جلوگیری از کمآبی بدن نیز اهمیت دارد، زیرا کمآبی میتواند خون را غلیظتر کرده و تمایل آن به لخته شدن را افزایش دهد.
در نهایت، ترک سیگار یکی از مؤثرترین اقدامات پیشگیرانه است. سیگار کشیدن به طور مستقیم به لایه داخلی رگهای خونی آسیب میرساند و همچنین ترکیبات خون را به سمت افزایش انعقادپذیری سوق میدهد.
اقدامات پیشگیرانه در شرایط پرخطر
در شرایطی که خطر DVT به طور موقت افزایش مییابد، اقدامات پیشگیرانه خاصی توصیه میشود.
در طول سفرهای طولانی (بیش از ۴ ساعت) با هواپیما، قطار یا اتومبیل، توصیه میشود فرد به طور منظم از جای خود بلند شده و راه برود. اگر این امکان وجود ندارد، انجام تمرینات ساده در حالت نشسته، مانند خم و راست کردن مچ پا و انقباض عضلات ساق، میتواند به جریان خون کمک کند. پوشیدن لباسهای گشاد و راحت و پرهیز از قرار دادن پاها روی یکدیگر نیز در جلوگیری از اختلال در گردش خون مؤثر است.
برای بیمارانی که تحت عمل جراحی بزرگ قرار میگیرند یا به دلیل بیماری در بیمارستان بستری هستند، اقدامات پیشگیرانه (پروفیلاکسی) بخشی استاندارد از مراقبتهای پزشکی است. این اقدامات شامل تجویز دوزهای پایین داروهای ضدانعقاد و استفاده از وسایل فشار پنوماتیک متناوب (دستگاههایی که به طور خودکار پاهای بیمار را ماساژ میدهند) برای جلوگیری از رکود خون است. تشویق بیمار به راه رفتن در اولین فرصت ممکن پس از جراحی (تحرک زودهنگام) نیز نقشی حیاتی در پیشگیری دارد.
استفاده از جورابهای فشاری مدرج نیز میتواند در برخی شرایط پرخطر، مانند سفرهای طولانی یا برای افرادی که دارای وریدهای واریسی هستند، به بهبود گردش خون وریدی و کاهش خطر تشکیل لخته کمک کند. این جورابها با اعمال بیشترین فشار در ناحیه مچ پا و کاهش تدریجی فشار به سمت بالا، به بازگشت خون به سمت قلب کمک میکنند.