عمل جراحی آنوریسم مغزی یک اقدام پزشکی دقیق و تخصصی برای ترمیم یک ناحیه ضعیف و برجسته در دیواره یکی از سرخرگهای مغز است. این جراحی با هدف اصلی پیشگیری از پارگی آنوریسم و وقوع خونریزی مغزی که یک وضعیت مرگبار است، یا در حالت اورژانسی، برای متوقف کردن خونریزی ناشی از آنوریسم پاره شده انجام میشود. این فرآیند درمانی به دو شیوه کاملاً متفاوت قابل اجرا است: جراحی باز مغز که به آن کلیپینگ میکروسکوپی گفته میشود و روشهای کمتر تهاجمی اندوواسکولار که از داخل عروق خونی صورت میپذیرد. انتخاب بین این دو رویکرد به مجموعهای از عوامل شامل محل، اندازه و شکل آنوریسم، همچنین وضعیت سلامت کلی بیمار بستگی دارد و توسط یک تیم متخصص جراحی مغز و اعصاب تعیین میگردد.
انواع جراحی آنوریسم مغزی
دو مسیر درمانی اصلی برای اصلاح آنوریسم مغزی وجود دارد که هر یک با تکنیکها، ابزارها و فلسفههای درمانی متفاوت، به دنبال هدف مشترک یعنی قطع ارتباط آنوریسم با جریان خون طبیعی مغز و حذف خطر پارگی هستند. تصمیمگیری برای انتخاب هر یک از این روشها توسط یک تیم چندرشتهای شامل جراحان مغز و اعصاب و متخصصین نورورادیولوژی مداخلهای و بر اساس ویژگیهای منحصر به فرد هر بیمار و آنوریسم او اتخاذ میشود.
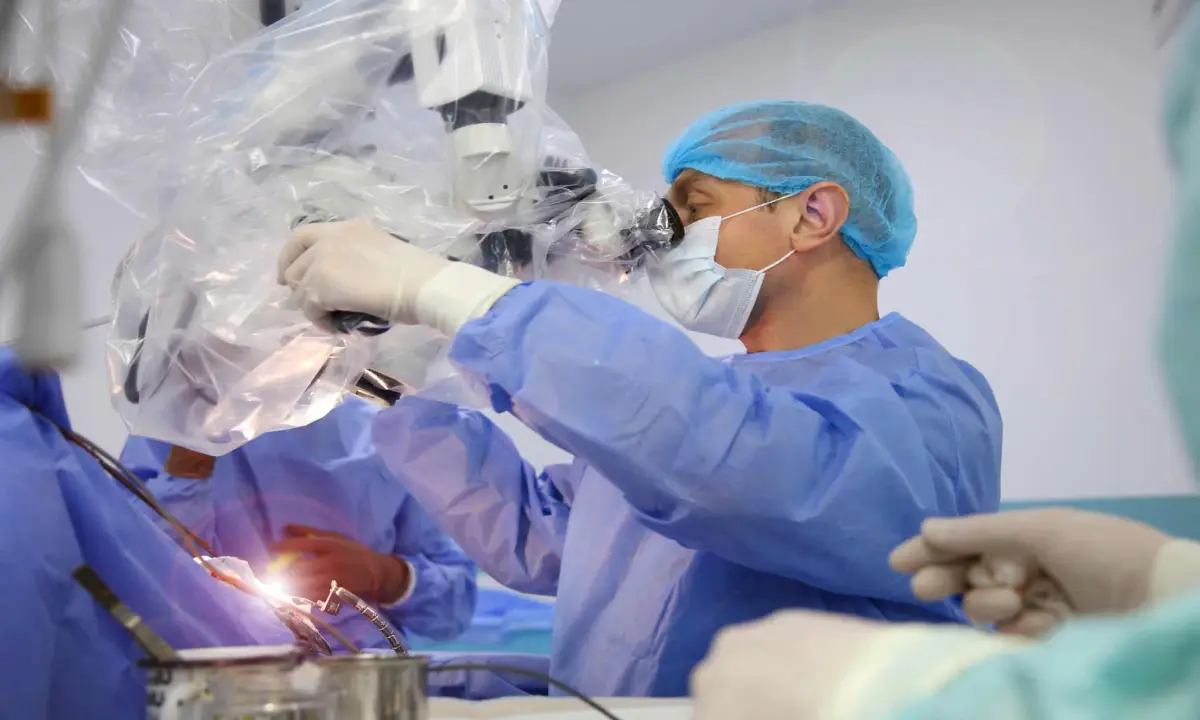
جراحی باز آنوریسم مغزی یا کلیپینگ میکروسکوپی
این روش که به عنوان درمان کلاسیک و بسیار مؤثر شناخته میشود، یک جراحی تهاجمی است که تحت بیهوشی عمومی کامل و در یک اتاق عمل مجهز انجام میگیرد. این فرآیند نیازمند دقت و مهارت فوقالعاده بالایی است. در طی این عمل، جراح مغز و اعصاب پس از برنامهریزی دقیق مسیر جراحی با استفاده از تصاویر پیشرفته مانند سیتی آنژیوگرافی، ابتدا با ایجاد برشی در پوست سر و کنار زدن عضلات، به استخوان جمجمه میرسد. سپس با ابزار مخصوص، یک قطعه کوچک از استخوان جمجمه را به صورت موقت برمیدارد که به این فرآیند کرانیوتومی میگویند. این دریچه استخوانی به جراح اجازه میدهد تا به پردههای محافظ مغز (دورا) دسترسی یابد.
پس از باز کردن این پردهها، با استفاده از یک میکروسکوپ جراحی قدرتمند که تصاویر را بزرگنمایی کرده و نور کافی را فراهم میکند، جراح با ظرافت و با استفاده از ابزارهای میکروسکوپی، مسیر خود را از میان شیارهای طبیعی مغز باز میکند تا با کمترین آسیب به بافتهای سالم، به رگ آسیبدیده و محل دقیق آنوریسم برسد. پس از شناسایی گردن یا پایه آنوریسم، که محل اتصال آن به شریان اصلی است، چالش اصلی انتخاب و قرار دادن گیره مناسب است. این گیرههای فلزی کوچک و دائمی از جنس تیتانیوم ساخته شدهاند تا با تصویربرداری امآرآی در آینده تداخلی نداشته باشند و در اشکال و اندازههای مختلفی وجود دارند. جراح باید با دقت گیرهای را انتخاب کند که گردن آنوریسم را به طور کامل مسدود کند بدون آنکه شریان اصلی را تنگ کرده یا به عروق کوچک مجاور آسیب برساند. برای اطمینان از موفقیت این مرحله، گاهی از روشهای تصویربرداری حین عمل مانند آنژیوگرافی یا سونوگرافی داپلر استفاده میشود تا تأیید شود که جریان خون در عروق اصلی برقرار است و خونی به داخل آنوریسم وارد نمیشود. در پایان، استخوان جمجمه به جای خود بازگردانده شده و با صفحات و پیچهای مخصوص ثابت میشود و پوست سر به دقت بخیه زده میشود.
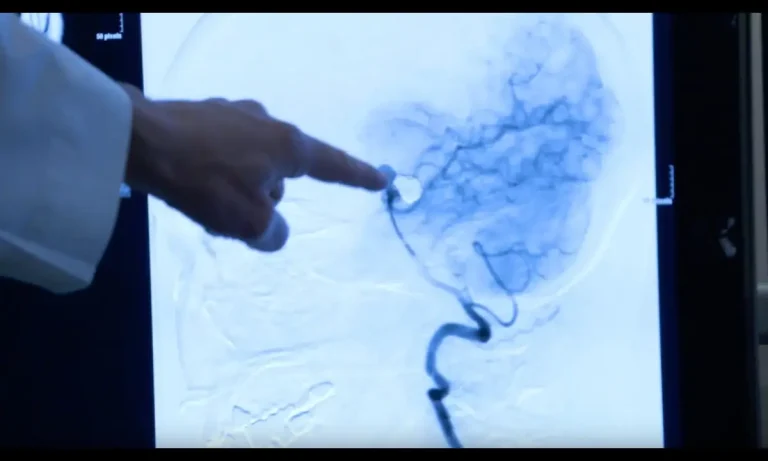
درمان اندوواسکولار
درمان اندوواسکولار که به آن جراحی بسته نیز میگویند، یک روش نوین است که در یک دهه اخیر تحول بزرگی در درمان آنوریسمها ایجاد کرده است. این روش بدون نیاز به باز کردن جمجمه و در یک محیط تخصصی به نام سوئیت آنژیوگرافی انجام میشود که مجهز به سیستمهای تصویربرداری پیشرفته اشعه ایکس است. در این رویکرد، جراح از طریق ایجاد یک برش کوچک در یک سرخرگ اصلی بدن، معمولاً شریان فمورال در ناحیه کشاله ران یا شریان رادیال در مچ دست، یک لوله راهنما به نام کاتتر را وارد سیستم گردش خون میکند. این کاتتر تحت نظارت مداوم با تصاویر اشعه ایکس، از میان رگهای اصلی بدن عبور کرده و تا شریانهای گردن بالا برده میشود. سپس یک کاتتر بسیار نازکتر و انعطافپذیرتر به نام میکروکاتتر از درون کاتتر راهنما عبور داده شده و با مهارت به سمت عروق پیچدرپیچ مغزی هدایت میشود تا نوک آن دقیقاً در نزدیکی یا داخل آنوریسم قرار گیرد.
کویلینگ اندوواسکولار
پس از استقرار میکروکاتتر در موقعیت مناسب، جراح از طریق آن، سیمهای بسیار نازک و نرمی از جنس پلاتین را که به آنها “کویل” یا فنر گفته میشود، به داخل کیسه آنوریسم هدایت میکند. این کویلها که در ابتدا صاف هستند، به محض خروج از کاتتر، شکلی سهبعدی و حلقوی به خود گرفته و مانند یک کلاف فشرده، فضای داخلی آنوریسم را پر میکنند. هدف، دستیابی به حداکثر تراکم ممکن در پر کردن آنوریسم است تا جریان خون در داخل آن کاملاً مختل شده و فرآیند لختهسازی فعال شود. این لخته به مرور زمان سفت شده و آنوریسم را به طور کامل از داخل مسدود میکند و آن را از چرخه گردش خون حذف مینماید. در آنوریسمهایی که دهانه پهنی دارند، برای جلوگیری از بیرون زدن کویلها به داخل شریان اصلی، ممکن است ابتدا یک استنت (لوله توری) در مقابل دهانه آنوریسم قرار داده شود و سپس کویلگذاری از میان شبکههای این استنت انجام شود.
انحراف جریان با استنت
برای درمان برخی آنوریسمهای پیچیدهتر، به ویژه آنوریسمهای بزرگ، غولپیکر یا دوکیشکل که درمان آنها با کلیپس یا کویل دشوار است، از وسیلهای پیشرفته به نام استنت انحرافدهنده جریان استفاده میشود. این وسیله یک لوله توری فلزی کوچک با بافتی بسیار متراکمتر از استنتهای معمولی است که از طریق کاتتر در رگ اصلی و در مقابل دهانه آنوریسم قرار داده میشود. این استنت به جای مسدود کردن مستقیم آنوریسم، با ایجاد مقاومت در برابر جریان خون، مسیر آن را تغییر داده و بخش عمده آن را از ورود به داخل کیسه آنوریسم منحرف میکند. این امر باعث میشود خون داخل آنوریسم راکد شده، به تدریج لخته ببندد و طی چند هفته تا چند ماه، آنوریسم کوچک و از چرخه گردش خون حذف شود. مزیت بزرگ این روش این است که استنت به عنوان یک داربست عمل کرده و به بدن اجازه میدهد تا با تولید سلولهای جدید بر روی آن، دیواره آسیبدیده رگ را بازسازی کند. بیمارانی که تحت این درمان قرار میگیرند، نیازمند مصرف داروهای ضد پلاکت برای مدتی هستند تا از تشکیل لخته بر روی سطح استنت جلوگیری شود.
مقایسه روشهای جراحی
تصمیمگیری بین جراحی باز و روشهای اندوواسکولار یک مرحله حیاتی و بسیار تخصصی در فرآیند درمان آنوریسم مغزی است. این انتخاب یک فرمول ثابت ندارد و با بررسی دقیق مزایا، معایب و محدودیتهای هر روش در مورد هر بیمار خاص و با در نظر گرفتن آناتومی منحصر به فرد آنوریسم او انجام میشود. این ارزیابی جامع توسط تیمی از متخصصان صورت میگیرد تا بهترین نتیجه ممکن برای بیمار حاصل شود.
مزایا و معایب جراحی باز (کلیپینگ)
کلیپینگ جراحی به دلیل نتایج بلندمدت بسیار پایدار، به عنوان یک درمان قطعی و استاندارد طلایی در بسیاری از موارد شناخته میشود. مزیت اصلی این روش در ماهیت مکانیکی و دائمی آن نهفته است. هنگامی که یک کلیپس تیتانیومی به درستی در پایه آنوریسم قرار میگیرد، به طور فیزیکی و برای همیشه آن را از چرخه گردش خون جدا میکند. این انسداد کامل و فوری است و به بدن اجازه میدهد تا روی سطح کلیپس، بافت ترمیمی جدیدی ایجاد کند. به همین دلیل، احتمال بازگشت یا نیاز به درمان مجدد آنوریسم پس از یک کلیپینگ موفق بسیار کم و نزدیک به صفر است. این روش به ویژه برای آنوریسمهایی با شکلهای پیچیده یا دهانه پهن که ممکن است برای روشهای دیگر چالشبرانگیز باشند، بسیار مؤثر است. مزیت دیگر، امکان مشاهده مستقیم آنوریسم و عروق اطراف است که به جراح اجازه میدهد در صورت وجود فشار بر روی اعصاب مجاور، آن را نیز برطرف سازد.
با این حال، این دوام و قطعیت به قیمت تهاجمی بودن روش به دست میآید. ماهیت تهاجمی آن که نیازمند باز کردن جمجمه (کرانیوتومی) و دستکاری ظریف بافت مغز است، به معنای دوره بهبودی طولانیتر و بستری طولانیتر در بیمارستان، اغلب شامل چند روز در بخش مراقبتهای ویژه (ICU) است. بیمار پس از عمل با محدودیتهای بیشتری روبرو بوده و بازگشت او به فعالیتهای عادی ممکن است چندین هفته تا چند ماه به طول انجامد. علاوه بر این، ریسک عوارض در این روش بالاتر است؛ خطر عفونت در محل زخم یا پردههای مغز (مننژیت)، آسیب به بافتهای سالم مغز در حین دسترسی به آنوریسم، و احتمال صدمه به اعصاب جمجمهای یا عروق خونی کوچک و حیاتی اطراف، از جمله خطرات بالقوه این جراحی بزرگ محسوب میشوند.
مزایا و معایب جراحی بسته (اندوواسکولار)
روشهای اندوواسکولار انقلابی در درمان آنوریسم ایجاد کردهاند و به دلیل تهاجم کمتر، به طور فزایندهای به عنوان اولین گزینه درمانی در بسیاری از مراکز پیشرفته دنیا مورد استفاده قرار میگیرند. بزرگترین مزیت این روشها عدم نیاز به جراحی باز است. دسترسی به آنوریسم از طریق یک سوراخ کوچک در شریان کشاله ران یا مچ دست صورت میگیرد که نتیجه آن، دوره نقاهت بسیار کوتاهتر، درد کمتر پس از عمل و زمان بستری کوتاهتر (اغلب یک تا دو روز برای موارد غیراورژانسی) است. این روشها به ویژه برای بیماران مسنتر یا افرادی که شرایط پزشکی دیگری مانند بیماریهای قلبی یا ریوی دارند و تحمل یک جراحی باز طولانی برایشان دشوار است، گزینهای ایدهآل و بسیار ایمنتر محسوب میشوند. همچنین برای آنوریسمهایی که در مناطق عمیق و غیرقابل دسترس مغز قرار دارند، روش اندوواسکولار اغلب تنها راه درمان ممکن است.
با این وجود، این روشها نیز محدودیتهای خود را دارند. اصلیترین نقطه ضعف، احتمال بالاتر بازگشت بیماری در مقایسه با کلیپینگ است. از آنجا که این روش بر پایه ایجاد لخته در داخل آنوریسم استوار است، این احتمال وجود دارد که در طول زمان و تحت فشار مداوم جریان خون، کویلها فشرده شوند و فضایی برای ورود مجدد خون به آنوریسم ایجاد گردد (که به آن ریکانالیزاسیون میگویند). به همین دلیل، بیمار نیازمند پیگیریهای تصویربرداری منظم (مانند MRA یا آنژیوگرافی) در سالهای پس از درمان است تا از پایداری نتیجه اطمینان حاصل شود. در صورت مشاهده بازگشت آنوریسم، ممکن است نیاز به درمان مجدد باشد. علاوه بر این، در مواردی که از استنت استفاده میشود، بیمار باید برای مدتی از داروهای رقیقکننده خون (ضد پلاکت) استفاده کند که این خود میتواند ریسک خونریزی در سایر نقاط بدن را به همراه داشته باشد.
دلیل جراحی در آنوریسم مغزی چیست؟
آنوریسم مغزی به ایجاد یک برآمدگی حبابمانند یا کیسهای در یک نقطه ضعیف از دیواره یک سرخرگ مغزی اطلاق میشود. سرخرگهای مغزی ساختارهای انعطافپذیری هستند که خون پرفشار را به تمام نقاط مغز میرسانند. دیواره این عروق از لایههای مختلفی تشکیل شده که به آنها استحکام میبخشد. گاهی به دلایل مادرزادی، ژنتیکی یا اکتسابی، یک نقطه در این دیواره، به ویژه در محل انشعاب یا دو شاخه شدن عروق که فشار جریان خون در آنجا بیشتر است، دچار ضعف ساختاری میشود. فشار مداوم و ضرباندار جریان خون در گذر زمان این نقطه ضعیف را به بیرون هل داده و این ساختار غیرطبیعی و بادکنکی شکل را ایجاد میکند. دیواره آنوریسم فاقد لایههای عضلانی طبیعی رگ بوده و بسیار نازکتر و شکنندهتر از دیواره سالم است. این شکنندگی آن را به یک بمب ساعتی در مغز تبدیل میکند که مستعد پارگی و ایجاد خونریزی مغزی ناگهانی است؛ وضعیتی که به آن خونریزی زیر عنکبوتیه میگویند و میتواند عواقب ویرانگری به همراه داشته باشد.
انواع و اندازههای آنوریسم
آنوریسمها بر اساس شکل ظاهری و ابعادشان طبقهبندی میشوند که هر دو فاکتور در ارزیابی خطر و برنامهریزی درمانی نقشی کلیدی دارند. شایعترین نوع، آنوریسم کیسهای یا ساکولار (Saccular) است که حدود ۹۰ درصد موارد را شامل میشود و ظاهری شبیه به یک توت آویزان از ساقه دارد. این نوع اغلب در محل انشعاب عروق در قاعده مغز ایجاد میشود. نوع دیگر، آنوریسم دوکیشکل یا فوزیفرم (Fusiform) است که در آن، تمام دیواره یک قطعه از سرخرگ به صورت یکنواخت گشاد شده و شکلی دوکمانند پیدا میکند. درمان این نوع به دلیل نداشتن یک “گردن” مشخص، پیچیدهتر است. اندازه آنوریسم نیز یک شاخص بسیار مهم برای پیشبینی خطر پارگی است. آنوریسمهای کوچک قطری کمتر از ۱۲ میلیمتر دارند، آنوریسمهای بزرگ بین ۱۲ تا ۲۵ میلیمتر و آنوریسمهای غولپیکر قطری بیش از ۲۵ میلیمتر دارند. به طور کلی، هرچه اندازه آنوریسم بزرگتر باشد و شکل نامنظمتری داشته باشد، ریسک پارگی آن نیز به صورت تصاعدی افزایش مییابد.
چه زمانی جراحی ضروری میشود؟
تصمیم برای انجام جراحی به وضعیت آنوریسم بستگی دارد. بسیاری از آنوریسمها، به خصوص اگر کوچک باشند، هرگز پاره نشده و هیچ علامتی ایجاد نمیکنند و ممکن است به صورت تصادفی در تصویربرداریهای مغزی که به دلایل دیگر انجام میشود، کشف شوند. اما یک آنوریسم در حال رشد میتواند با فشار بر اعصاب یا بافت حساس مغز، علائم هشداردهنده ایجاد کند. به عنوان مثال، فشار بر عصب زوج سوم مغزی میتواند باعث افتادگی پلک، گشاد شدن مردمک چشم و دوبینی شود که یک زنگ خطر جدی است. علائم دیگر میتواند شامل درد موضعی پشت یا بالای چشم، تغییرات بینایی یا بیحسی در یک طرف صورت باشد.
پارگی آنوریسم یک وضعیت اورژانسی مطلق پزشکی است. علامت کلاسیک آن، وقوع یک سردرد ناگهانی، شدید و انفجاری است که اغلب به عنوان “بدترین سردرد عمر” توصیف میشود و با هیچ سردرد دیگری قابل مقایسه نیست. این سردرد که به آن سردرد صاعقهآسا میگویند، ناشی از نشت ناگهانی خون به فضای اطراف مغز است و اغلب با تهوع، استفراغ شدید، سفتی شدید گردن، حساسیت شدید به نور و صدا، گیجی و کاهش سطح هوشیاری همراه است. در موارد شدید، بیمار ممکن است دچار تشنج یا کما شود. در صورت بروز چنین علائми، نیاز به مداخله تشخیصی و جراحی فوری برای جلوگیری از خونریزی مجدد و مرگ وجود دارد.
فرآیند درمان آنوریسم مغزی
مسیر درمان آنوریسم یک فرآیند جامع و چند مرحلهای است که از لحظه تشخیص آغاز شده و تا ماهها پس از جراحی برای توانبخشی ادامه مییابد. موفقیت این مسیر پیچیده به برنامهریزی دقیق، اجرای ماهرانه عمل جراحی و همکاری نزدیک بیمار و خانواده او در رعایت دقیق دستورالعملهای پزشکی بستگی دارد.
آمادگیهای پیش از عمل
آمادگی برای جراحی یک مرحله حیاتی برای به حداقل رساندن خطرات است. این فرآیند شامل تصویربرداریهای تشخیصی دقیق مانند سیتی آنژیوگرافی و آنژیوگرافی مغزی برای مشخص کردن دقیق اندازه، شکل و موقعیت آنوریسم و برنامهریزی بهترین مسیر جراحی است. بیمار باید پزشک را از تمام داروهای مصرفی خود، به ویژه داروهای رقیقکننده خون مانند آسپرین و وارفارین، و همچنین هرگونه حساسیت دارویی مطلع سازد. ترک کامل سیگار و الکل حداقل چند هفته قبل از عمل به شدت توصیه میشود، زیرا این مواد میتوانند خطر عوارض حین بیهوشی را افزایش داده و روند ترمیم زخم را مختل کنند. همچنین، بیمار باید دستورالعملهای مربوط به ناشتا بودن در شب قبل از عمل را به دقت دنبال کند.
مراقبتهای پس از جراحی و دوره نقاهت
دوره بهبودی پس از جراحی آنوریسم به شدت به نوع عمل (باز یا بسته) و وضعیت بیمار (پاره شده یا پاره نشده) بستگی دارد. پس از عمل، بیمار برای چند روز در بخش مراقبتهای ویژه تحت نظارت دقیق علائم حیاتی و وضعیت عصبی قرار میگیرد. پس از ترخیص از بیمارستان، یک دوره نقاهت در منزل آغاز میشود که نیازمند توجه ویژه است. استراحت کافی، مدیریت دقیق فشار خون با داروهای تجویز شده، مصرف منظم تمام داروها و پرهیز از هرگونه فعالیت سنگین، زور زدن یا بلند کردن اجسام برای چندین هفته ضروری است. بازگشت به فعالیتهای روزمره مانند رانندگی و کار باید به صورت کاملاً تدریجی و تنها با مجوز پزشک معالج صورت گیرد. در بیمارانی که دچار پارگی آنوریسم شدهاند، برنامههای توانبخشی شامل فیزیوتراپی، کاردرمانی و گفتاردرمانی اغلب بخش جداییناپذیر درمان برای بازیابی عملکردهای از دست رفته است.
عوارض و نتایج عمل جراحی
مانند هر عمل جراحی پیچیدهای بر روی مغز، جراحی آنوریسم مغزی نیز با خطرات بالقوهای همراه است، اما باید در نظر داشت که نتایج موفقیتآمیز آن میتواند از یک فاجعه عصبی جلوگیری کرده و زندگی بیمار را نجات دهد.
خطرات و عوارض احتمالی
عوارض ممکن شامل خطرات عمومی جراحی مانند خونریزی، عفونت و لخته شدن خون است. خطرات تخصصیتر شامل سکته مغزی، آسیب به عروق سالم اطراف و مشکلات عصبی موقت یا دائمی مانند اختلال در گفتار، حافظه، بینایی یا حرکت است که به محل آنوریسم بستگی دارد. یکی از خطرناکترین عوارض پس از پارگی آنوریسم، “وازواسپاسم” است؛ وضعیتی که در آن عروق مغزی به دلیل تحریک ناشی از خون، دچار تنگی شدید شده و میتوانند چند روز پس از خونریزی اولیه، منجر به سکته مغزی ایسکمیک شوند. عارضه دیگر، هیدروسفالی یا تجمع مایع مغزی-نخاعی است که ممکن است نیازمند تعبیه شانت برای تخلیه مایع اضافی باشد.
درصد موفقیت و عوامل موثر بر آن
درصد موفقیت برای جراحی آنوریسمهای پاره نشده بسیار بالا است و هدف اصلی که پیشگیری از پارگی است، در اکثر قریب به اتفاق موارد محقق میشود. در موارد آنوریسمهای پاره شده، نتیجه عمل به شدت به میزان آسیب اولیه نGLISHی از خونریزی و وضعیت عصبی بیمار در زمان پذیرش بستگی دارد. در این موارد، اصل “زمان طلاست” حاکم است و عواملی مانند سن بیمار، وضعیت سلامت عمومی او و مهمتر از همه، سرعت رسیدن به یک مرکز درمانی مجهز و شروع درمان، بر نتیجه نهایی و میزان بهبودی تأثیرگذار هستند.
نقش جراح مغز در موفقیت عمل
تجربه، مهارت و قضاوت بالینی جراح مغز و اعصاب، بدون شک عامل تعیینکنندهای در موفقیت عمل و کاهش عوارض است. انجام این جراحیهای ظریف، چه به روش باز و چه اندوواسکولار، نیازمند دانش عمیق از آناتومی پیچیده عروق مغزی، تسلط بر تکنیکهای میکروسکوپی و توانایی کار با ابزارهای پیشرفته اندوواسکولار است. جراح باتجربه نه تنها در اجرای فنی عمل مهارت دارد، بلکه در انتخاب بهترین روش درمانی برای هر بیمار و مدیریت عوارض غیرمنتظره حین عمل نیز تبحر دارد. به همین دلیل، انجام این جراحیها در مراکز تخصصی و توسط جراحانی که حجم بالایی از این عملها را انجام میدهند، معمولاً با نتایج بهتری همراه است.