حمله قلبی یا انفارکتوس میوکارد، یک وضعیت اورژانسی پزشکی است که به دلیل انسداد جریان خون به بخشی از عضله قلب رخ میدهد و میتواند منجر به آسیب دائمی یا مرگ شود. درک صحیح و به موقع علائم، انجام اقدامات فوری و آشنایی با فرآیندهای تشخیصی در بیمارستان، نقشی حیاتی در افزایش شانس بقا و کاهش عوارض ناشی از این رویداد دارد. این راهنما به صورت جامع به تشریح نشانههای هشدار دهنده، اقدامات اولیه نجاتبخش و روشهای دقیق پزشکی برای تشخیص حمله قلبی میپردازد تا در لحظات بحرانی، دانش لازم برای تصمیمگیری صحیح فراهم باشد. هدف اصلی، ارائه اطلاعاتی شفاف و قابل اعتماد برای شناسایی این وضعیت خطرناک و اقدام به موقع است، زیرا در مواجهه با حمله قلبی، هر ثانیه اهمیت دارد.
علائم و نشانههای هشدار دهنده حمله قلبی
شناسایی علائم حمله قلبی اولین و مهمترین گام برای دریافت کمکهای پزشکی به موقع است. این نشانهها میتوانند از فردی به فرد دیگر متفاوت باشند و همیشه به شکل ناگهانی و شدید بروز نمیکنند. برخی از علائم ممکن است ساعتها، روزها یا حتی هفتهها قبل از وقوع حمله قلبی به صورت خفیف و متناوب ظاهر شوند.
ماهیت درد قفسه سینه در سکته قلبی
شایعترین علامت حمله قلبی، احساس ناراحتی در قفسه سینه است. این حس لزوماً یک درد تیز و کوبنده نیست، بلکه اغلب به صورت احساس فشار، سنگینی، گرفتگی، فشردگی یا پری در مرکز یا سمت چپ قفسه سینه توصیف میشود. بسیاری از بیماران این حالت را به قرار گرفتن یک جسم سنگین، مانند یک فیل، روی سینه خود تشبیه میکنند. این ناراحتی معمولاً بیش از چند دقیقه طول میکشد یا ممکن است برای مدتی از بین برود و دوباره بازگردد. برخلاف دردهای عضلانی، این حس با تغییر وضعیت بدن یا تنفس عمیق بهبود نمییابد.
انتشار درد به سایر نواحی بدن
یکی از ویژگیهای کلیدی درد ناشی از حمله قلبی، قابلیت انتشار یا تیر کشیدن آن از قفسه سینه به سایر قسمتهای بالاتنه است. این درد ممکن است به یک یا هر دو بازو، به ویژه بازوی چپ، گسترش یابد. علاوه بر بازوها، این ناراحتی میتواند به سمت شانهها، کمر (به خصوص ناحیه بین دو کتف)، گردن، فک و حتی دندانها یا قسمت بالایی شکم نیز کشیده شود. این الگوی انتشار درد یک سرنخ تشخیصی مهم است که نباید نادیده گرفته شود.
تنگی نفس و دشواری در تنفس
تنگی نفس یا دیسپنه، یکی دیگر از علائم حیاتی حمله قلبی است. این علامت میتواند به تنهایی یا همراه با ناراحتی قفسه سینه رخ دهد. فرد ممکن است احساس کند که نمیتواند نفس عمیق بکشد یا حتی در حالت استراحت و بدون انجام فعالیت فیزیکی، دچار کمبود هوا شده است. این حس ممکن است به طور ناگهانی شروع شود و نشاندهنده تلاش قلب برای پمپاژ خون با وجود کاهش اکسیژنرسانی است.
تعریق سرد، تهوع و سرگیجه
علاوه بر درد و تنگی نفس، حمله قلبی اغلب با مجموعهای از علائم سیستمیک همراه است. تعریق ناگهانی و بدون دلیل مشخص، که به آن عرق سرد نیز گفته میشود، یکی از این نشانههاست. پوست فرد ممکن است سرد و مرطوب شود. احساس تهوع، سوءهاضمه، سوزش سر دل و حتی استفراغ نیز به ویژه در زنان، از علائم شایع محسوب میشوند. همچنین، به دلیل کاهش جریان خون به مغز، ممکن است فرد دچار سبکی سر، سرگیجه یا حتی غش و از دست دادن هوشیاری شود.
خستگی غیرمعمول و احساس ضعف شدید
یکی از علائمی که اغلب نادیده گرفته میشود، خستگی مفرط و غیرقابل توضیح است. این خستگی میتواند روزها یا هفتهها قبل از وقوع حمله قلبی آغاز شود و به خصوص در زنان شایع است. این حس با خستگی ناشی از فعالیت روزمره متفاوت است؛ به طوری که با استراحت برطرف نمیشود و میتواند انجام کارهای ساده را نیز برای فرد دشوار سازد. این ضعف شدید ممکن است نشانهای از تلاش قلب برای عملکرد با خونرسانی ناکافی باشد.
تفاوت علائم سکته قلبی در زنان و مردان
اگرچه درد قفسه سینه شایعترین علامت حمله قلبی در هر دو جنس است، اما تفاوتهای قابل توجهی در نحوه بروز علائم بین زنان و مردان وجود دارد. نادیده گرفتن این تفاوتها میتواند منجر به تأخیر در تشخیص و درمان در زنان شود، چرا که علائم آنها کمتر با تصویر کلاسیک و کلیشهای حمله قلبی مطابقت دارد.
نشانههای غیر کلاسیک شایع در زنان
زنان به طور قابل توجهی بیشتر از مردان احتمال دارد که علائم دیگری غیر از درد قفسه سینه را به عنوان نشانه اصلی تجربه کنند. این علائم که گاهی به اشتباه به استرس یا مشکلات گوارشی نسبت داده میشوند، شامل تنگی نفس، تهوع و استفراغ، و درد در ناحیه کمر، شانهها، گردن یا فک است. همچنین، خستگی شدید و ناگهانی که با استراحت بهبود نمییابد، اختلالات خواب و احساس اضطراب ممکن است هفتهها قبل از حمله قلبی در زنان بروز کند. این علائم به ظاهر غیرمرتبط، هشدارهای جدی هستند که نیازمند توجه پزشکی فوری میباشند.
علائم حمله قلبی در سالمندان و بیماران دیابتی
گروههای خاصی از بیماران، مانند افراد مسن و مبتلایان به دیابت، نیز ممکن است حمله قلبی را با علائم غیرمعمول تجربه کنند. در این افراد، به دلیل آسیب احتمالی به اعصاب ناشی از بیماری (نوروپاتی دیابتی) یا تغییرات ناشی از افزایش سن، ممکن است درد قفسه سینه وجود نداشته باشد یا بسیار خفیف باشد. در عوض، علائمی مانند تنگی نفس ناگهانی، ضعف شدید، گیجی، یا علائم گوارشی ممکن است تنها نشانههای یک حمله قلبی باشند.
سکته قلبی خاموش یا با علائم خفیف
سکته قلبی خاموش (Silent Myocardial Infarction) به حملهای گفته میشود که با علائم بسیار خفیف رخ میدهد یا علائم آن به درستی به عنوان یک مشکل قلبی شناسایی نمیشوند و با مواردی مانند کشیدگی عضلانی یا سوءهاضمه اشتباه گرفته میشوند. با وجود نبود علائم شدید، این نوع حمله قلبی نیز باعث آسیب به عضله قلب شده و خطر بروز حوادث قلبی بعدی را به شدت افزایش میدهد. این وضعیت به ویژه در افراد مسن و بیماران دیابتی شایعتر است.
اقدامات فوری و حیاتی در هنگام بروز حمله قلبی
در صورت مشاهده علائم مشکوک به حمله قلبی در خود یا دیگران، انجام اقدامات صحیح و سریع در دقایق اولیه میتواند تفاوت بین مرگ و زندگی را رقم بزند. هدف اصلی این اقدامات، به حداقل رساندن آسیب به عضله قلب و رساندن بیمار به مرکز درمانی در سریعترین زمان ممکن است.
تماس فوری با اورژانس
اولین و حیاتیترین اقدام، تماس فوری با شماره اورژانس (۱۱۵) است. این تماس باید در ۵ دقیقه ابتدایی شروع علائم انجام شود و نباید به امید بهبود علائم، زمان را از دست داد. هرگز تلاش نکنید خودتان رانندگی کنید یا از دیگران بخواهید شما را به بیمارستان برسانند. تیم اورژانس مجهز به تجهیزات لازم برای شروع درمان در مسیر بیمارستان هستند و میدانند که بیمار را به کدام مرکز درمانی مجهز منتقل کنند.
حفظ آرامش و قرارگیری در وضعیت مناسب
فردی که دچار علائم حمله قلبی شده است باید فوراً تمام فعالیتهای خود را متوقف کرده و در یک وضعیت راحت بنشیند یا دراز بکشد. بهتر است لباسهای تنگ، به خصوص در ناحیه گردن، شل شوند تا تنفس راحتتر انجام شود. حفظ آرامش و پرهیز از استرس، به کاهش فشار بر روی قلب کمک شایانی میکند.
مصرف آسپرین در دقایق اولیه
اگر فرد به آسپرین حساسیت ندارد یا پزشک مصرف آن را منع نکرده است، باید یک قرص آسپرین با دوز کامل (۳۲۵ میلیگرم) را بجود و سپس قورت دهد. جویدن قرص به جذب سریعتر آن کمک میکند. آسپرین با جلوگیری از تشکیل لخته خون، میتواند به کاهش شدت حمله و محدود کردن آسیب به عضله قلب کمک کند.
استفاده از نیتروگلیسیرین تحت تجویز پزشک
در صورتی که پزشک قبلاً برای فرد داروی نیتروگلیسیرین (قرص زیرزبانی) تجویز کرده است، باید طبق دستور از آن استفاده کند. این دارو با گشاد کردن عروق خونی، به بهبود جریان خون به قلب و کاهش درد قفسه سینه کمک میکند. هرگز نباید از نیتروگلیسیرین فرد دیگری استفاده کرد، زیرا میتواند باعث افت شدید و خطرناک فشار خون شود.
احیای قلبی ریوی برای فرد بیهوش
اگر فردی که دچار حمله قلبی شده است، هوشیاری خود را از دست داد و تنفس طبیعی نداشت، اطرافیان باید پس از تماس با اورژانس، فوراً عملیات احیای قلبی ریوی (CPR) را آغاز کنند. برای افراد آموزش ندیده، انجام CPR فقط با دست (Hands-Only CPR) توصیه میشود. این کار شامل وارد کردن فشارهای سریع و محکم با سرعت ۱۰۰ تا ۱۲۰ بار در دقیقه به مرکز قفسه سینه فرد است تا زمان رسیدن تیم اورژانس. این اقدام ساده میتواند جریان خون به مغز و قلب را حفظ کرده و شانس زنده ماندن را به طور چشمگیری افزایش دهد.
فرآیند تشخیص پزشکی حمله قلبی در بیمارستان
پس از رسیدن به بیمارستان، تیم پزشکی مجموعهای از اقدامات و آزمایشهای تشخیصی را برای تأیید یا رد حمله قلبی و تعیین شدت آن به سرعت آغاز میکنند. این فرآیند به صورت یک قیف تشخیصی عمل میکند که از روشهای سریع و کلی به سمت تستهای دقیق و تخصصی پیش میرود.
ارزیابی اولیه و شرح حال پزشکی
در بدو ورود به بخش اورژانس، اولین قدم شامل بررسی علائم حیاتی بیمار از جمله فشار خون، نبض و دمای بدن است. پزشک یک معاینه فیزیکی انجام داده و سوالاتی در مورد علائم فعلی، زمان شروع آنها، سابقه پزشکی فردی و خانوادگی بیماریهای قلبی و عوامل خطر مانند دیابت یا فشار خون بالا میپرسد.
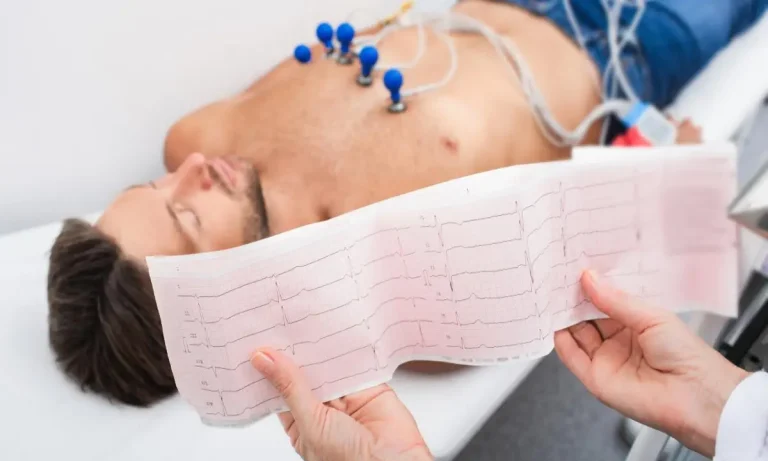
الکتروکاردیوگرام یا نوار قلب (ECG)
الکتروکاردیوگرام (ECG یا EKG) اولین، سریعترین و یکی از مهمترین ابزارهای تشخیصی است که معمولاً ظرف ۱۰ دقیقه پس از ورود بیمار به بیمارستان انجام میشود. در این روش بدون درد، الکترودهایی به قفسه سینه، بازوها و پاهای بیمار متصل شده و فعالیت الکتریکی قلب ثبت میشود. نوار قلب میتواند نشان دهد که آیا حمله قلبی در حال وقوع است، آیا قبلاً رخ داده است و با بررسی الگوهای خاص (مانند تغییرات قطعه ST)، به تعیین نوع حمله قلبی کمک میکند.

آزمایش خون و بررسی نشانگرهای قلبی
هنگامی که عضله قلب به دلیل کمبود اکسیژن آسیب میبیند، پروتئینها و آنزیمهای خاصی به نام نشانگرهای قلبی (Cardiac Biomarkers) را در جریان خون آزاد میکند. آزمایش خون برای اندازهگیری سطح این نشانگرها انجام میشود تا آسیب قلبی تأیید شود.
نقش پروتئین تروپونین در تشخیص قطعی
حساسترین و اختصاصیترین نشانگر برای آسیب عضله قلب، پروتئینی به نام تروپونین است. سطح تروپونین در خون چند ساعت پس از شروع حمله قلبی افزایش مییابد و میتواند تا چند روز بالا بماند. اندازهگیری سطح تروپونین، که اغلب در چند نوبت تکرار میشود، یک روش قطعی برای تأیید وقوع انفارکتوس میوکارد است.
اکوکاردیوگرافی یا اکوی قلب
اکوکاردیوگرافی یک سونوگرافی از قلب است که با استفاده از امواج صوتی، تصاویری متحرک از ساختار و عملکرد قلب ایجاد میکند. این تست غیرتهاجمی با قرار دادن یک پروب آغشته به ژل بر روی قفسه سینه انجام میشود و به پزشک اجازه میدهد تا اندازه حفرات قلب، عملکرد دریچهها و قدرت پمپاژ آن را ارزیابی کند. مهمتر از همه، اکوکاردیوگرافی میتواند نواحی از عضله قلب را که به درستی منقبض نمیشوند، شناسایی کند که این امر نشاندهنده آسیب ناشی از حمله قلبی است.
آنژیوگرافی عروق کرونر
آنژیوگرافی عروق کرونر به عنوان “استاندارد طلایی” برای مشاهده مستقیم عروق خونرسان قلب در نظر گرفته میشود. در این روش که کاتتریزاسیون قلبی نیز نامیده میشود، یک لوله نازک و انعطافپذیر (کاتتر) از طریق یک شریان در مچ دست یا کشاله ران وارد شده و به سمت قلب هدایت میشود. سپس ماده حاجب (رنگ مخصوص) تزریق شده و با استفاده از اشعه ایکس، تصاویر دقیقی از عروق کرونر گرفته میشود. این تصاویر محل دقیق، تعداد و شدت انسدادها را به وضوح نشان میدهند. این روش اغلب نه تنها تشخیصی بلکه درمانی نیز هست، زیرا در صورت وجود انسداد، پزشک میتواند بلافاصله با استفاده از بالون (آنژیوپلاستی) و استنت (فنر)، رگ مسدود شده را باز کند.
سایر تستهای تصویربرداری قلب
در برخی موارد، ممکن است از روشهای تصویربرداری دیگری نیز استفاده شود. عکسبرداری با اشعه ایکس از قفسه سینه میتواند اندازه قلب را نشان دهد و وجود مایع در ریهها (ادم ریوی) که از عوارض حمله قلبی است را بررسی کند. سیتی اسکن قلب (Cardiac CT) و امآرآی قلب (Cardiac MRI) نیز میتوانند تصاویر بسیار دقیقی از ساختار قلب و عروق و همچنین وسعت بافت آسیبدیده ارائه دهند.
انواع حمله قلبی بر اساس یافتههای تشخیصی
همه حملات قلبی یکسان نیستند. بر اساس یافتههای اولیه، به ویژه نوار قلب و آزمایش خون، پزشکان حملات قلبی را به دستههای مختلفی طبقهبندی میکنند. این طبقهبندی برای تعیین استراتژی درمانی فوری و حیاتی است.
سکته قلبی از نوع STEMI
سکته قلبی با صعود قطعه ST یا STEMI (ST-segment Elevation Myocardial Infarction) جدیترین نوع حمله قلبی است. این وضعیت ناشی از انسداد کامل و طولانیمدت یکی از عروق اصلی کرونر است و تشخیص آن بر اساس تغییرات مشخص در نوار قلب (بالا رفتن قطعه ST) صورت میگیرد. STEMI یک اورژانس پزشکی سطح بالا محسوب میشود و نیازمند درمان فوری برای باز کردن رگ مسدود شده (درمان ریپرفیوژن)، معمولاً از طریق آنژیوپلاستی اورژانسی، است تا آسیب به عضله قلب به حداقل برسد.
سکته قلبی از نوع NSTEMI
سکته قلبی بدون صعود قطعه ST یا NSTEMI (Non-ST-segment Elevation Myocardial Infarction) زمانی رخ میدهد که شریان کرونر به طور کامل مسدود نشده باشد یا انسداد موقتی باشد. در این حالت، نوار قلب تغییرات کلاسیک STEMI را نشان نمیدهد، اما آزمایش خون به دلیل افزایش سطح تروپونین، آسیب به عضله قلب را تأیید میکند. اگرچه NSTEMI نیز یک وضعیت اورژانسی و جدی است، اما رویکرد درمانی فوری ممکن است با STEMI متفاوت باشد و بیمار ابتدا با داروها پایدار شده و سپس برای آنژیوگرافی آماده میشود.
بیماریهای با علائم مشابه حمله قلبی
درد قفسه سینه و علائم همراه آن همیشه به معنای حمله قلبی نیستند. شرایط پزشکی متعددی وجود دارند که میتوانند علائمی مشابه ایجاد کنند و باعث نگرانی شوند. شناخت این شرایط میتواند به کاهش اضطراب کمک کند، اما تأکید میشود که در صورت بروز هرگونه درد قفسه سینه، مراجعه به پزشک برای تشخیص قطعی ضروری است.
تفاوت حمله قلبی و آنژین صدری
آنژین صدری و حمله قلبی هر دو ناشی از کاهش جریان خون به عضله قلب هستند، اما تفاوت اساسی آنها در نتیجه است. در آنژین، کاهش جریان خون موقتی است و باعث آسیب دائمی به عضله قلب نمیشود، در حالی که در حمله قلبی، انسداد به قدری شدید و طولانی است که منجر به مرگ سلولهای قلبی میشود. درد آنژین معمولاً کوتاهمدت (چند دقیقه)، قابل پیشبینی، ناشی از فعالیت فیزیکی یا استرس و با استراحت یا مصرف نیتروگلیسیرین برطرف میشود. در مقابل، درد حمله قلبی شدیدتر است، میتواند در حالت استراحت نیز رخ دهد، بیش از ۲۰ دقیقه طول میکشد و با استراحت تسکین نمییابد.
آنژین پایدار در مقابل آنژین ناپایدار
آنژین به دو دسته اصلی تقسیم میشود. آنژین پایدار الگوی مشخصی دارد و با سطح معینی از فعالیت بروز میکند. آنژین ناپایدار جدید، در حال بدتر شدن یا در حالت استراحت رخ میدهد و یک وضعیت اورژانسی محسوب میشود، زیرا نشاندهنده بیثباتی پلاک در عروق و خطر قریبالوقوع حمله قلبی است.
تمایز حمله قلبی از حمله پانیک و اضطراب
حمله پانیک میتواند علائمی بسیار شبیه به حمله قلبی ایجاد کند، از جمله درد قفسه سینه، تپش قلب، تنگی نفس و تعریق. با این حال، تفاوتهایی وجود دارد. درد قفسه سینه در حمله قلبی اغلب به صورت فشار توصیف میشود که به نواحی دیگر انتشار مییابد، در حالی که در حمله پانیک معمولاً تیز، خنجری و موضعی است. علائم حمله پانیک به سرعت به اوج خود میرسد و معمولاً ظرف ۱۰ تا ۲۰ دقیقه فروکش میکند، اما علائم حمله قلبی پایدارتر هستند. با وجود این تفاوتها، به دلیل همپوشانی علائم، هرگز نباید درد قفسه سینه را به حساب اضطراب گذاشت و باید فوراً به اورژانس مراجعه کرد.
افتراق درد قلبی از سوزش سر دل و مشکلات گوارشی
بیماری ریفلاکس معده به مری (GERD) یا سوزش سر دل میتواند باعث احساس سوزش در قفسه سینه شود که گاهی با درد قلبی اشتباه گرفته میشود. تفاوتهای کلیدی شامل این است که سوزش سر دل اغلب پس از خوردن غذا (به ویژه غذاهای چرب یا تند) رخ میدهد، ممکن است با طعم ترش در دهان همراه باشد و با تغییر وضعیت بدن یا مصرف داروهای ضد اسید بهبود مییابد. درد حمله قلبی معمولاً ارتباطی با وعدههای غذایی ندارد و با این اقدامات تسکین پیدا نمیکند.
علل زمینهای و عوامل خطر حمله قلبی
حمله قلبی یک رویداد ناگهانی نیست، بلکه اوج یک فرآیند بیماری مزمن است که طی سالها و دههها در بدن شکل میگیرد. درک علل زمینهای و عوامل خطری که این فرآیند را تسریع میکنند، کلید اصلی پیشگیری است.
بیماری عروق کرونر و آترواسکلروز
علت اصلی اکثر حملات قلبی، بیماری عروق کرونر (CAD) است که خود ناشی از فرآیندی به نام آترواسکلروز یا تصلب شرایین میباشد. آترواسکلروز به تجمع تدریجی رسوبات چربی، کلسترول و مواد دیگر در دیواره داخلی شریانها گفته میشود که به آن پلاک میگویند. این پلاکها به مرور زمان باعث سخت و تنگ شدن عروق شده و جریان خون را محدود میکنند. حمله قلبی زمانی رخ میدهد که یکی از این پلاکها پاره شده و در محل آن یک لخته خون تشکیل شود که شریان را به طور کامل مسدود میکند.
عوامل خطر اصلی و سبک زندگی
عوامل متعددی میتوانند فرآیند آترواسکلروز را تسریع کرده و خطر حمله قلبی را افزایش دهند. برخی از این عوامل مانند سن بالا و سابقه خانوادگی غیرقابل تغییر هستند. با این حال، بسیاری از عوامل خطر اصلی قابل کنترل و اصلاح میباشند. این عوامل شامل فشار خون بالا، سطح بالای کلسترول بد (LDL)، دیابت، مصرف دخانیات، چاقی و کمبود فعالیت بدنی هستند. رژیم غذایی ناسالم سرشار از چربیهای اشباع و قند، و همچنین استرس مزمن نیز نقش مهمی در پیشرفت بیماری قلبی دارند. مدیریت این عوامل خطر از طریق تغییر سبک زندگی و درمانهای پزشکی، مؤثرترین راه برای پیشگیری از وقوع حمله قلبی است.