بیماریهای قلبی-عروقی، بیصدا اما بیرحمانه، همچنان قاتل شماره یک در سراسر جهان هستند و سالانه جان میلیونها انسان را میگیرند. در کانون بسیاری از این تراژدیها، از حملات قلبی ویرانگر گرفته تا سکتههای مغزی ناتوانکننده، یک مقصر اصلی، مشترک و پنهان وجود دارد: آترواسکلروز (Atherosclerosis). این کلمه پیچیده پزشکی، که در زبان فارسی به آن تَصلَّب شَرایین یا سخت شدن رگها نیز گفته میشود، یک فرایند التهابی مزمن، خاموش و پیشرونده است که طی دهها سال، شاهراههای حیاتی بدن ما یعنی شریانها را به تدریج تنگ، سخت و شکننده میکند. این مقاله، یک راهنمای جامع و یک صفحه بنیادین (Pillar Page) است که به عمیقترین لایههای این بیماری نفوذ میکند.
هدف ما فراتر از تکرار تعاریف پزشکی است؛ ما قصد داریم شما را به درکی کامل و کاربردی از این بیماری برسانیم. از سفر شوم یک مولکول کلسترول در جریان خون شما که به یک پلاک خطرناک تبدیل میشود، تا علائم ظریف و گاهی نادیده گرفته شده، و در نهایت، جدیدترین و مؤثرترین روشهای تشخیص و درمانی که علم پزشکی امروز ارائه میدهد. با ما همراه باشید تا این دشمن خاموش را به خوبی بشناسید و بیاموزید چگونه کنترل زندگی و سلامت قلب خود را قدرتمندانه در دست بگیرید.
آترواسکلروز چیست؟
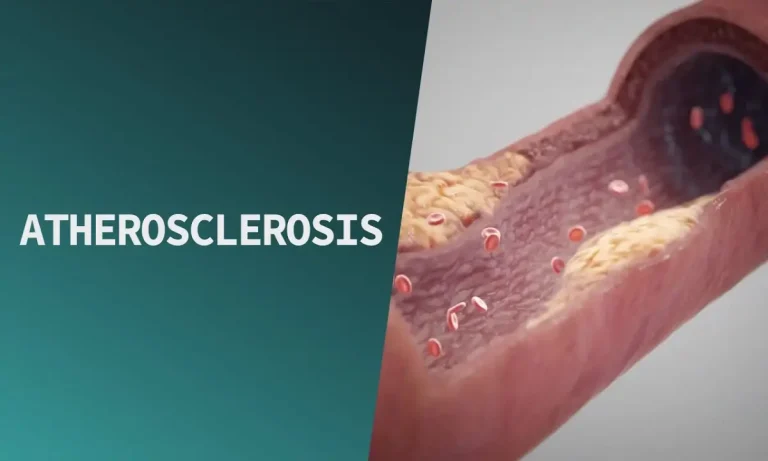
شریانهای بدن خود را به عنوان شبکهای وسیع و پیچیده از لولههای کاملاً صاف، تمیز و انعطافپذیر تصور کنید. وظیفه این شاهراهها، انتقال خون غنی از اکسیژن و مواد مغذی از قلب به تکتک سلولهای بدن، از مغز متفکر شما تا نوک انگشتان پاهایتان است. سلامت این شبکه برای بقا ضروری است. حال، تصور کنید که به مرور زمان، ترکیبی چسبناک و ناهمگون از چربی، کلسترول بد (LDL)، کلسیم، فیبرین (مادهای برای لخته شدن خون) و ضایعات سلولی دیگر، در دیواره داخلی این لولهها شروع به رسوب و تجمع کنند. این رسوبات که در علم پزشکی به آن پلاک آترواسکلروتیک (Atherosclerotic Plaque) یا آتروما گفته میشود، به تدریج رشد کرده و فضای داخلی شریان را تنگتر و دیواره آن را سخت و غیرقابل انعطاف میکنند. این فرایند دقیقاً همان آترواسکلروز است.
این بیماری صرفاً یک گرفتگی مکانیکی ساده نیست، بلکه یک فرآیند التهابی مزمن و فعال است که سیستم ایمنی بدن را نیز درگیر میکند. با تنگ شدن شریانها، جریان خون به اعضای حیاتی بدن کاهش مییابد و آنها از اکسیژن و مواد مغذی کافی محروم میشوند. اما خطر بزرگتر زمانی رخ میدهد که سطح یکی از این پلاکها، به ویژه پلاکهای ناپایدار، دچار ترک یا پارگی شود. بدن این پارگی را به عنوان یک زخم تلقی کرده و برای ترمیم آن، به سرعت یک لخته خون (ترومبوز) در محل ایجاد میکند. این لخته میتواند در چند دقیقه به قدری بزرگ شود که جریان خون را به طور کامل مسدود کند و منجر به یک رویداد فاجعهبار و اورژanسی مانند حمله قلبی (سکته قلبی) یا سکته مغزی شود.
آترواسکلروز در برابر آرتریواسکلروز
در گفتگوهای روزمره و حتی گاهی در متون پزشکی، این دو اصطلاح به جای یکدیگر استفاده میشوند، اما درک تفاوت آنها برای فهم دقیق بیماری ضروری است. آرتریواسکلروز (Arteriosclerosis) یک اصطلاح کلی و چتر است که به هر نوع “سخت شدن و از دست رفتن انعطافپذیری شریانها” اشاره دارد. این یک فرآیند طبیعی است که با افزایش سن تشدید میشود و میتواند شامل ضخیم شدن دیواره عضلانی رگها نیز باشد. در مقابل، آترواسکلروز (Atherosclerosis) شایعترین، مهمترین و خطرناکترین نوع آرتریواسکلروز است که مشخصاً به دلیل تشکیل پلاکهای چربی (آتروما) در دیواره داخلی شریانها ایجاد میشود. بنابراین، میتوان گفت هر آترواسکلروزی، نوعی آرتریواسکلروز است، اما هر سخت شدن رگی لزوماً ناشی از تجمع پلاک نیست. تمرکز اصلی علم پزشکی و این مقاله بر روی همین نوع خاص یعنی آترواسکلروز است، زیرا عامل اصلی بیماریهای قلبی-عروقی قابل پیشگیری است.
پاتوفیزیولوژی شکلگیری آترواسکلروز
تشکیل پلاک آترواسکلروتیک یک رویداد ناگهانی نیست، بلکه یک درام بیولوژیک پیچیده و چند مرحلهای است که در سکوت کامل، طی سالها و دههها در دیواره رگهای ما به وقوع میپیوندد. این فرآیند التهابی را میتوان به صورت یک داستان مرحله به مرحله روایت کرد.
همه چیز با آسیب به لایه داخلی شریان (اندوتلیوم) آغاز میشود. این لایه سلولی ظریف و هوشمند، به عنوان یک سد محافظ عمل میکند و سلامت جریان خون را تنظیم مینماید. عوامل مخربی همچون فشار خون بالا که نیروی مکانیکی مداومی به دیواره وارد میکند، ترکیبات سمی موجود در دود سیگار، و سطح بالای قند خون در بیماران دیابتی، به این لایه حساس آسیب رسانده و آن را دچار اختلال عملکرد (Endothelial Dysfunction) میکنند. این آسیب، یکپارچگی سد محافظ را از بین برده و آن را نفوذپذیر میسازد.
پس از این آسیب اولیه، مرحله نفوذ و تجمع کلسترول “بد” (LDL) آغاز میشود. لیپوپروتئینهای کمچگال که وظیفه حمل کلسترول در خون را دارند، از این سد آسیبدیده عبور کرده و در لایه زیرین اندوتلیوم به دام میافتند. در این محیط، مولکولهای LDL دچار تغییرات شیمیایی شده و به LDL اکسید شده تبدیل میشوند که برای بدن بسیار سمی و التهابزا است.
بدن این تجمع LDL اکسید شده را به عنوان یک تهاجم خارجی شناسایی کرده و یک پاسخ التهابی گسترده را آغاز میکند. گلبولهای سفید خون، به ویژه مونوسیتها، از جریان خون به محل آسیب فراخوانده میشوند. این مونوسیتها به سلولهای ایمنی قدرتمندی به نام ماکروفاژ تبدیل شده و با حرص و ولع شروع به بلعیدن مولکولهای LDL اکسید شده میکنند. ماکروفاژهایی که از چربی اشباع شدهاند، به سلولهای حجیم و کفی شکلی به نام سلولهای کفی (Foam Cells) تبدیل میشوند که سنگ بنای اصلی پلاکهای اولیه هستند.
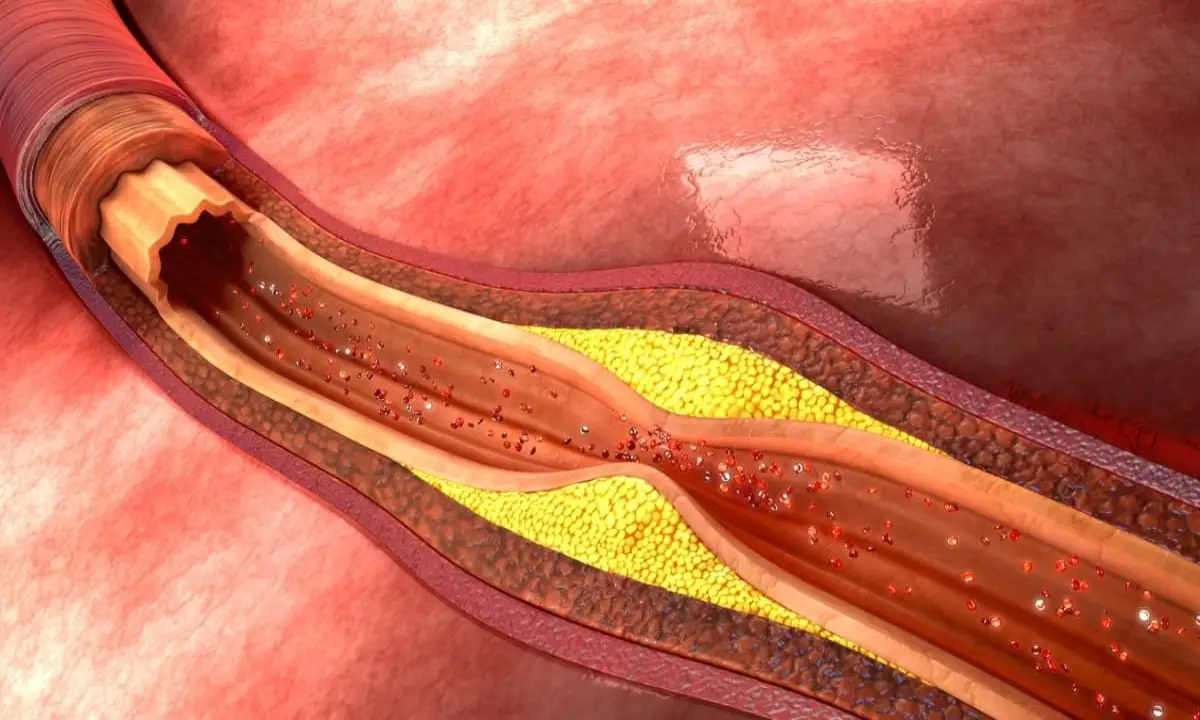
تجمع این سلولهای کفی در کنار یکدیگر، ساختاری به نام نوار چربی (Fatty Streak) را ایجاد میکند. این اولین نشانه قابل مشاهده آترواسکلروز است که حتی میتواند در سنین نوجوانی نیز در شریانها دیده شود. با گذشت زمان، این فرآیند التهابی ادامه یافته و سلولهای عضلانی صاف از لایههای میانی دیواره رگ به سمت این ناحیه مهاجرت میکنند. این سلولها با تولید کلاژن و دیگر مواد، یک کلاهک فیبری (Fibrous Cap) بر روی توده چربی و سلولهای کفی ایجاد میکنند. این ساختار کامل، یک پلاک آترواسکلروتیک پیشرفته نامیده میشود که میتواند به تدریج رشد کرده و رگ را تنگ کند.
مرحله نهایی و خطرناکترین بخش این درام، پارگی پلاک و تشکیل لخته خون (ترومبوز) است. پلاکها میتوانند پایدار (با کلاهک فیبری ضخیم و هسته چربی کوچک) یا ناپایدار (با کلاهک فیبری نازک، هسته چربی بزرگ و التهاب شدید) باشند. اگر یک پلاک ناپایدار و ملتهب دچار پارگی یا فرسایش شود، محتویات بسیار ترومبوژنیک (لختهساز) آن با خون تماس پیدا میکند. این امر سیستم انعقاد خون بدن را به شدت فعال کرده و به سرعت یک لخته خون (ترومبوز) در محل پارگی تشکیل میشود. این لخته میتواند در عرض چند دقیقه شریان را به طور کامل مسدود کند و باعث ایسکمی (قطع خونرسانی) و انفارکتوس (مرگ بافت) در عضو پاییندست، مانند عضله قلب یا بخشی از مغز شود.
شناسایی عوامل خطر آترواسکلروز
آترواسکلروز یک بیماری چندعاملی است، به این معنی که مجموعهای از عوامل ژنتیکی، محیطی و سبک زندگی در ایجاد و پیشرفت آن نقش دارند. شناخت این عوامل خطر، اولین قدم برای پیشگیری و مدیریت بیماری است. این عوامل به دو دسته اصلی تقسیم میشوند: عواملی که میتوانیم آنها را کنترل کنیم و عواملی که خارج از کنترل ما هستند.
دسته اول و مهمتر، عوامل خطر اصلی و قابل اصلاح (Modifiable Risk Factors) هستند. اینها عواملی هستند که شما میتوانید با تغییر در سبک زندگی یا مداخلات پزشکی، آنها را کنترل یا حذف کنید. کلسترول خون بالا (هایپرلیپیدمی)، به ویژه بالا بودن سطح کلسترول LDL (بد) و پایین بودن سطح کلسترول HDL (خوب)، در راس این لیست قرار دارد.
LDL ماده اولیه ساخت پلاک است، در حالی که HDL مانند یک سیستم پاککننده، کلسترول اضافی را از دیواره رگها جمعآوری میکند. فشار خون بالا (هایپرتنشن) مانند یک نیروی فرسایشی مداوم عمل کرده و با آسیب رساندن به لایه اندوتلیوم، فرایند تشکیل پلاک را تسریع میبخشد. دیابت (Diabetes Mellitus)، به خصوص اگر قند خون به خوبی کنترل نشود، با مکانیسمهای متعددی از جمله آسیب مستقیم به دیواره رگها و افزایش سطح چربیهای مضر خون، یک عامل خطر بسیار قدرتمند محسوب میشود.
سیگار کشیدن و مصرف هر نوع دخانیات فاجعهبار است؛ مواد شیمیایی سمی موجود در دود سیگار مستقیماً به اندوتلیوم آسیب میرسانند، سطح کلسترول خوب (HDL) را کاهش میدهют، فشار خون را بالا میبرند و خون را چسبندهتر و مستعد لخته شدن میکنند. افراد سیگاری به طور متوسط دو تا چهار برابر بیشتر از دیگران در معرض بیماری عروق کرونر قرار دارند. چاقی و اضافه وزن، به ویژه چربی انباشته شده در ناحیه شکم، یک کارخانه تولید مواد التهابی است و با افزایش فشار خون، کلسترول بد و خطر دیابت نوع دو، ارتباط مستقیم دارد.
عدم تحرک و سبک زندگی بیتحرک نیز با تضعیف سیستم قلبی-عروقی و کمک به افزایش وزن، نقش مهمی ایفا میکند. در نهایت، رژیم غذایی ناسالم سرشار از چربیهای اشباع شده، چربیهای ترانس، کلسترول، نمک و قندهای ساده، و استرس مزمن که میتواند به صورت غیرمستقیم با افزایش فشار خون و ترشح هورمونهای مضر، به پیشرفت بیماری کمک کنند، این لیست را تکمیل میکنند.
دسته دوم، عوامل خطر غیرقابل اصلاح (Non-Modifiable Risk Factors) هستند. اینها عواملی هستند که نمیتوانید آنها را تغییر دهید، اما آگاهی از آنها برای ارزیابی دقیق ریسک کلی شما و تشدید تلاش برای کنترل عوامل قابل اصلاح، ضروری است. افزایش سن مهمترین عامل غیرقابل اصلاح است؛ با بالا رفتن سن، شریانها به طور طبیعی دچار فرسودگی شده و احتمال تشکیل پلاک افزایش مییابد. سابقه خانوادگی و ژنتیک نیز نقش بسیار مهمی دارد؛ اگر یکی از بستگان درجه یک شما (پدر، برادر، مادر یا خواهر) در سنین پایین (قبل از ۵۵ سالگی برای مردان و ۶۵ سالگی برای زنان) دچار بیماری قلبی شده باشد، خطر ابتلای شما نیز به طور قابل توجهی بیشتر است.
در نهایت، جنسیت نیز یک عامل است؛ مردان به طور کلی در سنین پایینتری نسبت به زنان دچار آترواسکلروز میشوند. با این حال، این مزیت برای زنان پس از یائسگی، به دلیل کاهش سطح هورمون محافظ استروژن، از بین میرود و خطر ابتلای آنها به شدت افزایش یافته و با مردان برابر میشود.
علائم آترواسکلروز
یکی از خطرناکترین و فریبندهترین ویژگیهای آترواسکلروز، طبیعت کاملاً خاموش و بدون علامت آن در مراحل اولیه و میانی است. پلاکها میتوانند برای دههها بدون ایجاد هیچگونه درد یا ناراحتی رشد کنند. علائم تنها زمانی ظاهر میشوند که یک شریان به قدری تنگ شده باشد (معمولاً بیش از ۷۰ درصد تنگی) که نتواند خون کافی را در زمان نیاز (مانند فعالیت بدنی) به عضو مورد نظر برساند، یا زمانی که یک پلاک به طور ناگهانی پاره شده و لخته خون حادی ایجاد شود. علائم به طور کامل به این بستگی دارد که کدام شریان در بدن درگیر شده باشد.
اگر آترواسکلروز شریانهای کرونری (قلب) را تحت تاثیر قرار دهد، به آن بیماری عروق کرونر (Coronary Artery Disease) میگویند. علائم آن شامل آنژین صدری (Angina) است که به صورت احساس درد، فشار، سنگینی یا سوزش در قفسه سینه توصیف میشود و معمولاً با فعالیت فیزیکی یا استرس عاطفی تحریک شده و با استراحت بهبود مییابد. تنگی نفس به خصوص هنگام فعالیت و خستگی مفرط نیز از دیگر علائم هستند. در صورت انسداد کامل، سکته قلبی (Myocardial Infarction) رخ میدهد که با درد شدید و مداوم در قفسه سینه که ممکن است به بازوی چپ، گردن، فک یا پشت تیر بکشد، همراه با تعریق سرد، تهوع و سرگیجه مشخص میشود.
هنگامی که آترواسکلروز شریانهای کاروتید (مغز) را درگیر میکند، میتواند منجر به حمله ایسکمیک گذرا (TIA یا مینی سکته) شود. این یک انسداد موقتی است که علائمی شبیه سکته مغزی ایجاد میکند اما در عرض چند دقیقه تا چند ساعت برطرف میشود و یک علامت هشدار بسیار جدی برای وقوع یک سکته کامل است. سکته مغزی (Stroke) در اثر انسداد کامل و مرگ سلولهای مغزی رخ میدهد و علائم آن ناگهانی و شامل افتادگی یا بیحسی در یک طرف صورت، ضعف در یک بازو، و اختلال در تکلم است.
درگیری شریانهای محیطی (پاها و دستها) باعث بیماری شریان محیطی (Peripheral Artery Disease – PAD) میشود. شایعترین علامت آن لنگش متناوب (Intermittent Claudication) است؛ یعنی درد، گرفتگی یا خستگی در عضلات پا (معمولاً ساق) که هنگام راه رفتن شروع شده و فرد را مجبور به توقف میکند و با استراحت از بین میرود. زخمهایی که به سختی بهبود مییابند، سردی و تغییر رنگ پوست پا، و کاهش رشد مو نیز از دیگر علائم هستند.
در نهایت، تنگ شدن شریانهای کلیوی (کلیهها) میتواند باعث فشار خون بالای مقاوم به درمان و در موارد پیشرفته، نارسایی کلیوی با علائمی مانند ورم در پاها و کاهش عملکرد کلیهها شود.
پیامدهای خطرناک آترواسکلروز
آترواسکلروز یک بیماری منفرد و محدود به یک رگ نیست، بلکه یک بیماری سیستمیک است که ریشه و عامل اصلی بسیاری از کشندهترین بیماریهای امروزی محسوب میشود. عوارض و پیامدهای مستقیم آن شامل بیماری عروق کرونر (CAD) که عامل اصلی حملات قلبی و نارسایی قلبی است، بیماری شریان کاروتید که عامل اصلی سکتههای مغزی ایسکمیک است، و بیماری شریان محیطی (PAD) که میتواند منجر به درد مزمن، ناتوانی در راه رفتن، عفونتهای شدید و حتی قطع عضو (آمپوتاسیون) شود.
علاوه بر این، آترواسکلروز میتواند دیواره شریان را ضعیف کرده و باعث ایجاد یک برآمدگی بادکنکی شکل به نام آنوریسم (Aneurysm) شود. پارگی آنوریسم، به ویژه در آئورت (شریان اصلی بدن)، میتواند منجر به خونریزی داخلی کشنده و مرگ ناگهانی شود. همچنین، درگیری شریانهای کلیوی میتواند به بیماری مزمن کلیه (CKD) و در نهایت نیاز به دیالیز یا پیوند کلیه منجر شود.
تشخیص آترواسکلروز: پزشکان چگونه به وجود پلاک پی میبرند؟
از آنجایی که آترواسکلروز در مراحل اولیه علامتی ندارد، فرآیند تشخیص اغلب با ارزیابی دقیق عوامل خطر آغاز میشود و سپس با استفاده از مجموعهای از تستهای غیرتهاجمی و تهاجمی ادامه مییابد. این فرآیند با یک معاینه فیزیکی دقیق و گرفتن شرح حال کامل از سابقه پزشکی، سابقه خانوادگی و سبک زندگی بیمار شروع میشود. پزشک ممکن است با گوشی پزشکی (استتوسکوپ) به صدای جریان خون در شریانهای گردن یا شکم گوش دهد؛ صدای غیرطبیعی (مانند سوفل یا برویی) میتواند نشانه وجود تلاطم در جریان خون به دلیل تنگی باشد.
سپس، آزمایش خون برای اندازهگیری دقیق سطح کلسترول (پانل لیپید شامل LDL, HDL, تریگلیسیرید)، قند خون و مارکرهای التهابی مانند پروتئین واکنشی C با حساسیت بالا (hs-CRP) انجام میشود. برای ارزیابی مستقیم قلب، الکتروکاردیوگرام (EKG/ECG) فعالیت الکتریکی آن را ثبت میکند و میتواند شواهدی از یک حمله قلبی قبلی یا نرسیدن خون کافی به عضله قلب (ایسکمی) را نشان دهد. برای بررسی عملکرد قلب تحت فشار، تست استرس (تست ورزش) انجام میشود که در آن بیمار روی تردمیل راه میرود و تغییرات نوار قلب و فشار خون او مانیتور میشود.
برای تصویربرداری مستقیم از عروق، روشهای مختلفی وجود دارد. سونوگرافی داپلر یک روش غیرتهاجمی و بدون درد است که با استفاده از امواج صوتی، جریان خون و وجود تنگی در شریانهای کاروتید یا پاها را بررسی میکند. سیتی آنژیوگرافی (CTA) یک نوع خاص از سیتی اسکن است که با تزریق ماده حاجب، تصاویر سهبعدی و بسیار دقیقی از شریانها، از جمله عروق کرونر قلب، ارائه میدهد و میتواند پلاکهای کلسیفیه و غیرکلسیفیه را به وضوح نشان دهد.
اسکن کلسیم کرونری (Coronary Calcium Scan) نیز یک سیتی اسکن ساده است که میزان کلسیم موجود در دیواره شریانهای کرونری را اندازهگیری میکند و نمره بالای آن نشاندهنده ریسک بالای بیماری قلبی است. در نهایت، آنژیوگرافی با کاتتر که به عنوان “استاندارد طلایی” برای تشخیص تنگی عروق کرونر محسوب میشود، یک روش تهاجمی است. در این روش، یک لوله نازک (کاتتر) از طریق شریانی در کشاله ران یا مچ دست به سمت قلب هدایت شده و با تزریق ماده حاجب، از رگها فیلمبرداری با اشعه ایکس انجام میشود تا محل و شدت دقیق تمام انسدادها مشخص گردد. مزیت این روش، امکان انجام اقدامات درمانی فوری مانند آنژیوپلاستی در همان جلسه است.
درمان آترواسکلروز
خبر خوب این است که با وجود ماهیت جدی آترواسکلروز، این بیماری قابل مدیریت و درمان است. هدف از درمان، کند کردن یا متوقف کردن روند پیشرفت پلاک، پایدار کردن پلاکهای موجود برای جلوگیری از پارگی، پیشگیری از تشکیل لخته خون، و تسکین علائم است. درمان یک رویکرد چندلایه و جامع دارد که موفقیت آن به همکاری نزدیک بیمار و تیم پزشکی بستگی دارد.
قدم اول و بنیادین، اصلاح سبک زندگی است که قدرتمندترین سلاح در برابر این بیماری محسوب میشود. اهمیت این بخش حتی از داروها و جراحیها نیز بیشتر است، زیرا به ریشه مشکل میپردازد. این اصلاحات شامل پایبندی به یک رژیم غذایی سالم برای قلب مانند رژیم DASH (رویکردهای غذایی برای توقف فشار خون بالا) یا رژیم مدیترانهای است. این رژیمها سرشار از میوهها، سبزیجات، غلات کامل، پروتئینهای بدون چربی (مانند ماهی و مرغ) و چربیهای سالم (مانند روغن زیتون، آووکادو و آجیل) بوده و مصرف چربیهای اشباع و ترانس، گوشت قرمز، نمک و قندهای فرآوری شده را به شدت محدود میکنند.
ورزش منظم و مداوم نیز حیاتی است؛ هدف، انجام حداقل ۱۵۰ دقیقه ورزش هوازی با شدت متوسط (مانند پیادهروی سریع) یا ۷۵ دقیقه ورزش با شدت بالا (مانند دویدن) در هفته، به علاوه دو جلسه تمرین مقاومتی (کار با وزنه) است. ترک کامل سیگار مهمترین و فوریترین تغییری است که یک فرد سیگاری میتواند برای سلامت قلب خود ایجاد کند. مدیریت وزن از طریق رژیم و ورزش، و کنترل استرس با تکنیکهایی مانند مدیتیشن، یوگا و تنفس عمیق نیز از اجزای کلیدی این برنامه هستند.
قدم دوم، دارودرمانی برای کنترل دقیق عوامل خطر است. برای بسیاری از افراد، تغییر سبک زندگی به تنهایی برای رسیدن به اهداف درمانی کافی نیست. استاتینها (Statins)، مانند آتورواستاتین و رزوواستاتین، سنگ بنای درمان دارویی هستند. این داروها قویترین ابزار برای کاهش کلسترول LDL (بد) بوده و علاوه بر آن، با کاهش التهاب در دیواره رگها به پایداری پلاکها کمک میکنند. داروهای ضد فشار خون از دستههای مختلفی مانند مهارکنندههای ACE، مسدودکنندههای بتا و دیورتیکها برای رساندن فشار خون به سطح هدف (معمولاً زیر 130/80) استفاده میشوند.
داروهای ضد پلاکت، مانند آسپرین با دوز پایین یا کلوپیدوگرل (پلاویکس)، با کاهش چسبندگی پلاکتها، از تشکیل لخته خون جلوگیری میکنند و برای اکثر بیماران مبتلا به آترواسکلروز علامتدار ضروری هستند. برای بیماران دیابتی نیز، داروهای کنترل قند خون برای جلوگیری از آسیب بیشتر به عروق، حیاتی میباشند.
قدم سوم، استفاده از روشهای تهاجمی برای باز کردن عروق مسدود است. این روشها برای بیمارانی که دچار تنگی شدید و علامتدار هستند یا در شرایط اورژانسی مانند حمله قلبی، به کار میروند. آنژیوپلاستی و استنتگذاری (PCI) شایعترین روش است. در این تکنیک، یک کاتتر با بالون در نوک آن به محل تنگی فرستاده میشود. بالون باد شده و پلاک را به دیواره رگ فشرده میکند. سپس معمولاً یک لوله توری فلزی کوچک به نام استنت (Stent) در محل قرار داده میشود تا شریان را برای همیشه باز نگه دارد. استنتهای مدرن اغلب آغشته به دارو (Drug-Eluting Stents) هستند تا از رشد بافت اضافی و تنگی مجدد رگ جلوگیری کنند.
برای موارد پیچیدهتر، مانند انسدادهای متعدد یا درگیری شریان اصلی چپ، جراحی بایپس عروق کرونر (CABG) انجام میشود. این یک جراحی قلب باز است که در آن جراح از یک رگ سالم از پا یا قفسه سینه بیمار استفاده میکند تا یک مسیر جدید یا یک “پل” برای جریان خون در اطراف شریان مسدود شده ایجاد کند. برای تنگیهای شدید در شریان کاروتید گردن، اندآرترکتومی کاروتید (جراحی برای برداشتن پلاک) یا استنتگذاری کاروتید برای پیشگیری از سکته مغزی انجام میشود.
پیشگیری از آترواسکلروز
بهترین، کمهزینهترین و موثرترین درمان برای آترواسکلروز، پیشگیری از آن است. از آنجایی که ریشههای این بیماری از سنین کودکی و نوجوانی شکل میگیرد، عادات سالم باید از همان ابتدای زندگی در پیش گرفته شوند. غربالگری منظم و دورهای کلید شناسایی زودهنگام عوامل خطر است. با پزشک خود در مورد زمان شروع چکاپهای منظم برای فشار خون، کلسترول و قند خون صحبت کنید. برای اکثر افراد، بررسی کلسترول از ۲۰ سالگی و تکرار آن هر ۴ تا ۶ سال یکبار توصیه میشود.
اتخاذ یک رژیم غذایی پیشگیرانه و سالم برای قلب حتی اگر هیچ عامل خطری ندارید، یک سرمایهگذاری هوشمندانه است. فعالیت بدنی را به یک عادت لذتبخش و جداییناپذیر از برنامه روزانه خود تبدیل کنید. هرگز سیگار نکشید و از دود دست دوم آن نیز دوری کنید. در نهایت، آگاهی و آموزش نقش حیاتی دارد؛ در مورد سابقه خانوادگی خود تحقیق کنید و با فرزندان خود در مورد اهمیت سبک زندگی سالم از همان کودکی صحبت کنید تا این چرخه معیوب را در نسلهای آینده متوقف کنید.
نتیجهگیری
آترواسکلروز یک بیماری پیچیده، جدی و فراگیر است که ریشه در ژنتیک، محیط و دههها انتخابهای ما در زندگی دارد. این بیماری ممکن است برای سالیان دراز خاموش و پنهان باقی بماند، اما اثرات نهایی آن میتواند ویرانگر و جبرانناپذیر باشد. با این حال، مهمترین پیامی که باید از این راهنمای جامع دریافت کنید این است: شما در برابر این بیماری ناتوان و تسلیم نیستید.
علم پزشکی امروز ابزارهای قدرتمند و شگفتانگیزی برای تشخیص و درمان آترواسکلروز در اختیار ما قرار داده است، از داروهای تحولآفرین استاتین گرفته تا تکنیکهای پیچیده استنتگذاری و جراحیهای بایپس. اما قدرتمندترین، بنیادیترین و پایدارترین ابزار، در دستان خود شماست. اصلاح سبک زندگی – از آنچه آگاهانه در بشقاب خود میگذارید تا قدمهایی که در طول روز برمیدارید و تصمیمی که برای خاموش کردن آخرین سیگار خود میگیرید – سنگ بنای اصلی و غیرقابل جایگزین مبارزه با این بیماری است.
آگاهی از عوامل خطر شخصی، انجام غربالگریهای منظم و ایجاد یک رابطه مبتنی بر اعتماد با پزشک، به شما این قدرت را میدهد که کنترل سلامت شریانهای خود و در نهایت، کیفیت و طول عمر خود را به دست بگیرید. آترواسکلروز ممکن است یک سرنوشت ژنتیکی به نظر برسد، اما واکنش شما به آن و مسیری که برای آینده خود انتخاب میکنید، یک انتخاب کاملاً آگاهانه است. امروز اولین قدم را برای محافظت از قلب و آینده خود بردارید.