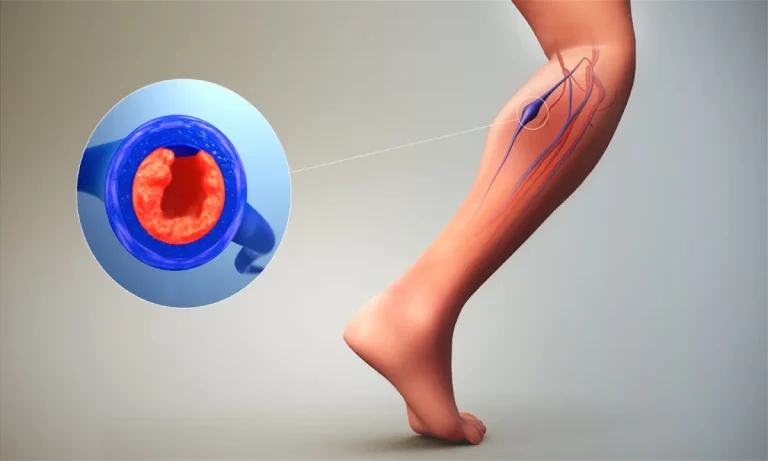
ترومبوز ورید عمقی که با نام اختصاری DVT نیز شناخته میشود، یک وضعیت پزشکی جدی است که در آن یک لخته خون در یکی از وریدهای واقع در عمق بدن تشکیل میشود. این پدیده نوعی از ترومبوز وریدی محسوب میشود و میتواند پیامدهای قابل توجهی برای سلامت فرد داشته باشد. درک ماهیت این بیماری، تفاوت آن با سایر لختهها و چگونگی شکلگیری آن، اولین گام برای شناخت کامل و مدیریت صحیح آن است.
تعریف لخته خون در وریدهای عمقی
ترومبوز ورید عمقی (DVT) به معنای تشکیل یک توده خونی جامد یا لخته (ترومبوز) در سیستم وریدی عمقی بدن است. این لختهها میتوانند جریان خون را به صورت جزئی یا کامل در رگ مسدود کنند. اگرچه این لختهها میتوانند در هر ورید عمقی تشکیل شوند، اما شایعترین محل بروز آنها در اندام تحتانی، به ویژه در ساق پا، ران یا لگن است. با این حال، وقوع DVT در سایر نقاط بدن مانند بازوها، مغز، روده، کبد یا کلیهها نیز امکانپذیر است، هرچند که شیوع کمتری دارد. این وضعیت که گاهی از آن با عنوان ترومبوآمبولی وریدی نیز یاد میشود، میتواند زمینهساز عوارض خطرناکتری باشد.
تفاوت میان وریدهای عمقی و سطحی
برای درک بهتر ترومبوز وریدی، لازم است با ساختار سیستم گردش خون آشنا شویم. بدن انسان دارای دو نوع رگ اصلی است: شریانها که خون غنی از اکسیژن را از قلب به تمام نقاط بدن میرسانند و وریدها (سیاهرگها) که خون کماکسیژن را برای اکسیژنگیری مجدد به قلب بازمیگردانند. وریدها خود به دو دسته تقسیم میشوند: وریدهای سطحی که درست زیر پوست قرار دارند و وریدهای عمقی که در میان عضلات جای گرفتهاند. ترومبوز ورید عمقی، همانطور که از نامش پیداست، منحصراً وریدهای عمقی را درگیر میکند. لخته شدن خون در وریدهای سطحی، که به آن ترومبوفلبیت سطحی گفته میشود، معمولاً خطر کمتری دارد و به ندرت به سمت ریهها حرکت میکند، مگر اینکه لخته از سیستم سطحی به سیستم وریدی عمقی گسترش یابد. اهمیت این تمایز در آن است که وریدهای عمقی به دلیل قرار گرفتن در مجاورت عضلات بزرگ، نقش اصلی را در بازگرداندن حجم زیادی از خون به قلب ایفا میکنند و انسداد آنها میتواند عواقب جدیتری به همراه داشته باشد.
فرآیند تشکیل ترومبوز
تشکیل لخته خون در وریدهای عمقی یک فرآیند پیچیده است که معمولاً تحت تأثیر سه عامل اصلی رخ میدهد: کند شدن جریان خون (استاز)، افزایش تمایل خون به لخته شدن (انعقادپذیری بیش از حد) و آسیب به دیواره داخلی ورید. هر عاملی که مانع از جریان طبیعی خون شود یا به دیواره رگ آسیب برساند، میتواند خطر ایجاد ترومبوز را افزایش دهد. برای مثال، زمانی که فرد برای مدت طولانی بیحرکت است، انقباض عضلات پا که به پمپاژ خون کمک میکند، متوقف شده و جریان خون کند میشود. این وضعیت زمینه را برای تجمع پلاکتها و تشکیل لخته فراهم میآورد. به طور مشابه، آسیب به ورید ناشی از جراحی، شکستگی یا عفونت میتواند سطحی ناهموار در دیواره رگ ایجاد کند که به عنوان محلی برای شروع فرآیند لختهسازی عمل میکند.
علائم و نشانه های ترومبوز وریدهای عمقی
شناسایی علائم ترومبوز ورید عمقی برای تشخیص به موقع و جلوگیری از عوارض آن بسیار حیاتی است. با این حال، یکی از ویژگیهای چالشبرانگیز این بیماری آن است که میتواند کاملاً بدون علامت باشد یا با نشانههایی بسیار خفیف بروز کند که به سادگی نادیده گرفته میشوند.
نشانه های رایج در پا و دست
علائم DVT معمولاً در اندامی که لخته در آن تشکیل شده، ظاهر میشود و اغلب یکطرفه است، یعنی تنها یک پا یا یک دست را درگیر میکند و درگیری همزمان هر دو اندام نادر است. یکی از شایعترین نشانهها، تورم در ناحیه آسیبدیده است که گاهی به صورت ناگهانی رخ میدهد. این تورم ممکن است با درد، حساسیت به لمس، گرفتگی یا احساس دردناکی همراه باشد که اغلب از ناحیه ساق پا شروع شده و ممکن است هنگام راه رفتن یا ایستادن تشدید شود. علاوه بر این، ممکن است وریدهای نزدیک به سطح پوست در آن ناحیه بزرگتر و برجستهتر از حد طبیعی به نظر برسند و در هنگام لمس، سفت یا دردناک باشند.
تغییرات پوستی و دمایی
علاوه بر درد و تورم، تغییرات در ظاهر پوست نیز میتواند از نشانههای وجود لخته خون در وریدهای عمقی باشد. پوست ناحیه آسیبدیده ممکن است قرمز یا بیرنگ به نظر برسد. بسته به رنگ پوست فرد، این تغییر رنگ ممکن است به صورت قرمزی یا بنفش دیده شود و تشخیص آن در افرادی با پوست تیرهتر دشوارتر باشد. یکی دیگر از علائم کلیدی، احساس گرما در ناحیه متورم یا دردناک است؛ به طوری که دمای پوست آن ناحیه در مقایسه با سایر قسمتهای بدن به طور قابل توجهی بالاتر احساس میشود.
موارد بدون علامت یا با علائم خفیف
یکی از خطرناکترین جنبههای ترومبوز ورید عمقی این است که درصد قابل توجهی از مبتلایان، که برخی منابع آن را تا 30 الی 50 درصد تخمین میزنند، هیچگونه علامتی را تجربه نمیکنند. در این موارد، لخته خون به صورت خاموش در ورید رشد میکند و فرد از وجود آن بیاطلاع است. گاهی علائم آنقدر خفیف هستند که باعث نگرانی فرد نمیشوند و به سادگی به خستگی عضلانی یا کشیدگی جزئی نسبت داده میشوند. این ماهیت پنهان بیماری، اهمیت آگاهی از عوامل خطر را دوچندان میکند، زیرا در بسیاری از موارد، اولین و تنها نشانه وجود DVT، بروز ناگهانی یک عارضه مرگبار به نام آمبولی ریه است.
آمبولی ریه به عنوان جدی ترین عارضه
اگرچه ترومبوز ورید عمقی به خودی خود میتواند باعث درد و ناراحتی مزمن شود، اما بزرگترین خطری که بیماران را تهدید میکند، آمبولی ریه (PE) است. این عارضه یک اورژانس پزشکی است که در صورت عدم درمان فوری، میتواند به سرعت منجر به مرگ شود.
مکانیسم حرکت لخته به سمت ریه ها
خطر اصلی زمانی ایجاد میشود که بخشی از لخته خون تشکیل شده در ورید عمقی، از دیواره رگ جدا شود. این قطعه لخته که اکنون آمبولی نامیده میشود، همراه با جریان خون حرکت کرده، از طریق قلب عبور میکند و در نهایت به شریانهای ریوی میرسد. از آنجایی که قطر شریانهای ریوی به تدریج کمتر میشود، آمبولی در یکی از این عروق گیر کرده و جریان خون به بخشی از ریه را مسدود میکند. این انسداد ناگهانی، آمبولی ریه نام دارد و میتواند عملکرد تنفسی و قلبی را به شدت مختل کند. ترکیب دو بیماری ترومبوز ورید عمقی و آمبولی ریه را به طور کلی ترومبوآمبولی وریدی (VTE) مینامند.
علائم حیاتی و هشدار دهنده آمبولی ریه
آمبولی ریه با علائمی ناگهانی و شدید بروز میکند که نیازمند توجه فوری پزشکی است. شایعترین نشانه آن، تنگی نفس ناگهانی و بدون دلیل مشخص است که ممکن است با تنفس سریع همراه باشد. درد قفسه سینه، که اغلب تیز و سوزشی توصیف میشود و با نفس عمیق یا سرفه بدتر میشود، یکی دیگر از علائم کلیدی است. سایر علائم هشداردهنده شامل احساس سبکی سر، سرگیجه یا غش کردن، افزایش ناگهانی ضربان قلب یا تپش قلب، و سرفه است که گاهی ممکن است با خلط خونی همراه باشد. در صورت مشاهده هر یک از این علائم، به ویژه اگر با درد و تورم در پا همراه باشد، باید فوراً با اورژانس تماس گرفته شود، زیرا هرگونه تأخیر در درمان میتواند کشنده باشد.
دلایل و عوامل افزایش دهنده خطر
ترومبوز ورید عمقی معمولاً به صورت خودبهخودی رخ نمیدهد و مجموعهای از عوامل خطر، احتمال وقوع آن را افزایش میدهند. هرچه تعداد این عوامل در یک فرد بیشتر باشد، ریسک ابتلا به DVT نیز به همان نسبت بالاتر میرود. درک این عوامل برای پیشگیری و تشخیص زودهنگام بیماری ضروری است.
بی تحرکی و کاهش جریان خون
یکی از مهمترین عوامل خطر برای DVT، بیحرکتی طولانیمدت است. جریان خون در وریدهای پا به شدت به انقباض عضلات ساق پا وابسته است؛ این عضلات مانند یک پمپ عمل کرده و خون را برخلاف جاذبه به سمت قلب هدایت میکنند. هنگامی که فرد برای مدت طولانی بیحرکت است، این پمپ عضلانی از کار میافتد و جریان خون کند میشود. این وضعیت در شرایطی مانند بستری طولانیمدت در بیمارستان، استراحت مطلق پس از جراحی یا آسیب، فلج اندامها، و همچنین سفرهای طولانی بیش از سه ساعت با هواپیما، قطار یا اتومبیل رخ میدهد.
آسیب به ورید و جراحی ها
هرگونه آسیب به دیواره داخلی وریدها میتواند فرآیند لختهسازی را تحریک کند. این آسیب ممکن است در اثر شکستگی استخوان، آسیب شدید عضلانی یا انجام جراحیهای بزرگ ایجاد شود. جراحیهایی که به طور خاص با ریسک بالای DVT همراه هستند، شامل جراحیهای ارتوپدی بزرگ مانند تعویض مفصل زانو یا لگن میباشند. در این شرایط، ترکیبی از آسیب مستقیم به رگ، بیحرکتی پس از عمل و پاسخ التهابی بدن، محیطی ایدهآل برای تشکیل لخته خون فراهم میکند.
شرایط پزشکی زمینه ای
وجود برخی بیماریهای زمینهای میتواند تمایل خون به لخته شدن را افزایش داده یا به دیواره عروق آسیب برساند. سرطان و برخی از روشهای درمانی آن مانند شیمیدرمانی، از مهمترین این عوامل هستند. بیماریهایی مانند نارسایی قلبی، که باعث کاهش کارایی گردش خون میشوند، نیز خطر DVT را بالا میبرند. همچنین، بیماریهای التهابی روده مانند بیماری کرون و کولیت اولسراتیو، و بیماریهای خودایمنی مانند لوپوس با افزایش خطر لختهسازی همراه هستند. وجود وریدهای واریسی نیز به دلیل اختلال در جریان خون، یک عامل خطر محسوب میشود. اخیراً، عفونت با ویروس COVID-19 نیز به عنوان یکی از عوامل افزایشدهنده خطر DVT شناسایی شده است.
عوامل ژنتیکی و سابقه خانوادگی
سابقه شخصی یا خانوادگی ابتلا به DVT یا آمبولی ریه، یک عامل خطر بسیار مهم است و نشان میدهد که ممکن است یک استعداد ارثی برای لخته شدن خون وجود داشته باشد. برخی افراد با اختلالات ژنتیکی به دنیا میآیند که باعث افزایش انعقادپذیری خون آنها میشود. یکی از شناختهشدهترین این اختلالات، جهش فاکتور پنج لیدن (Factor V Leiden) است. نکته مهم این است که وجود یک اختلال ژنتیکی به تنهایی ممکن است برای ایجاد لخته کافی نباشد، اما زمانی که با یک عامل خطر دیگر مانند جراحی، بارداری یا یک سفر طولانی ترکیب میشود، ریسک ابتلا به DVT به شدت افزایش مییابد. این مفهوم “ریسک تجمعی” نشان میدهد که چگونه تعامل بین استعداد ژنتیکی و عوامل محیطی میتواند منجر به بیماری شود.
بارداری و درمان های هورمونی
بارداری به چند دلیل خطر DVT را افزایش میدهد. رشد رحم باعث افزایش فشار بر وریدهای لگن و پاها شده و بازگشت خون به قلب را دشوارتر میکند. علاوه بر این، تغییرات هورمونی در دوران بارداری، خون را مستعد لخته شدن میکند. این خطر تا شش هفته پس از زایمان نیز ادامه دارد. مصرف داروهای هورمونی مانند قرصهای ضدبارداری خوراکی و هورموندرمانی جایگزین (HRT) که حاوی استروژن هستند نیز با افزایش توانایی خون برای لخته شدن، ریسک DVT را بالا میبرد.
سبک زندگی و عوامل فردی
برخی از ویژگیهای فردی و عادات سبک زندگی نیز در افزایش خطر ترومبوز ورید عمقی نقش دارند. افزایش سن، به ویژه عبور از 60 سالگی، یک عامل خطر مستقل است، اگرچه DVT در هر سنی ممکن است رخ دهد. اضافه وزن و چاقی با افزایش فشار داخل شکمی و فشار بر وریدهای پا، بازگشت خون را مختل کرده و ریسک را افزایش میدهند. استعمال دخانیات نیز با تأثیر منفی بر عملکرد دیواره عروق و افزایش غلظت خون، خطر لختهسازی را بالا میبرد. کمآبی بدن نیز میتواند باعث غلیظتر شدن خون و افزایش احتمال تشکیل لخته شود.
فرآیند تشخیص ترومبوز ورید عمقی
تشخیص دقیق و سریع DVT برای شروع درمان مناسب و جلوگیری از عوارض جدی آن، به ویژه آمبولی ریه، ضروری است. فرآیند تشخیص معمولاً با ارزیابی بالینی آغاز شده و با استفاده از آزمایشهای تصویربرداری و خونی تأیید میشود.
ارزیابی بالینی و سابقه پزشکی
اولین قدم در تشخیص DVT، مراجعه به پزشک و شرح حال کامل است. پزشک سوالاتی در مورد علائم، زمان شروع آنها، و وجود هرگونه عامل خطر مانند جراحی اخیر، بیحرکتی طولانیمدت یا سابقه خانوادگی لخته خون خواهد پرسید. سپس یک معاینه فیزیکی دقیق انجام میشود که در طی آن، پزشک اندام آسیبدیده را از نظر وجود تورم، قرمزی، گرمی، حساسیت به لمس و وریدهای برجسته بررسی میکند.
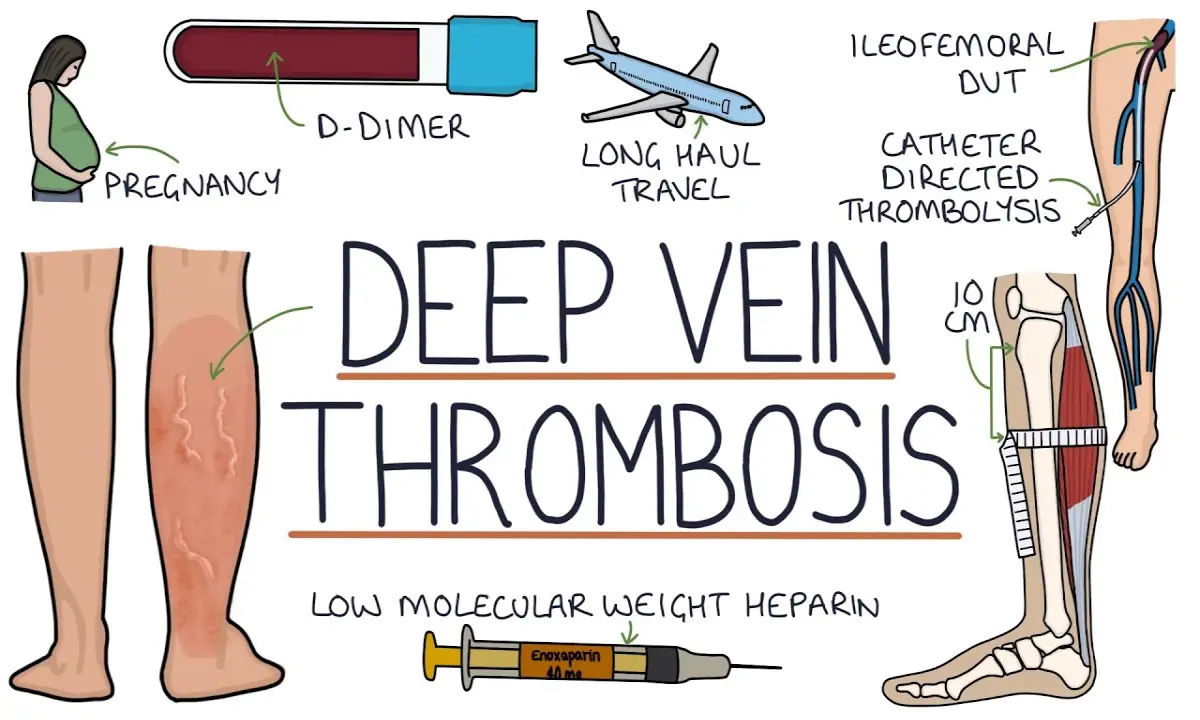
آزمایش خون دی دایمر (D-dimer)
آزمایش خون دی-دایمر یک ابزار غربالگری مفید است که سطح یک پروتئین خاص را در خون اندازهگیری میکند؛ این پروتئین هنگام تجزیه لختههای خون در بدن آزاد میشود. تقریباً تمام بیمارانی که دچار DVT شدید هستند، سطح دی-دایمر بالایی دارند. بنابراین، اگر نتیجه این آزمایش منفی باشد، احتمال وجود DVT بسیار کم است و میتوان آن را با اطمینان بالایی رد کرد. با این حال، بالا بودن سطح دی-دایمر لزوماً به معنای وجود DVT نیست، زیرا شرایط دیگری مانند بارداری، عفونت، سرطان یا جراحی اخیر نیز میتوانند سطح آن را افزایش دهند. از این رو، یک نتیجه مثبت نیازمند بررسیهای بیشتر با روشهای تصویربرداری است.
سونوگرافی داپلکس وریدی
سونوگرافی داپلکس وریدی استاندارد طلایی و رایجترین روش برای تشخیص DVT است. این روش یک آزمایش غیرتهاجمی، بدون درد و به طور گسترده در دسترس است که از امواج صوتی برای ایجاد تصاویری از وریدها و ارزیابی جریان خون در آنها استفاده میکند. در طول این آزمایش، تکنسین یک دستگاه کوچک دستی (پروب) را روی پوست حرکت میدهد. یکی از تکنیکهای مهم در این سونوگرافی، اعمال فشار ملایم بر روی وریدهاست. یک ورید سالم و بدون لخته، تحت فشار به راحتی فشرده میشود، در حالی که وریدی که حاوی لخته است، فشرده نخواهد شد. این روش با دقت بالایی میتواند وجود، محل و وسعت لخته را مشخص کند.
سونوگرافی و سایر روش های تصویربرداری
در موارد نادر که نتایج سونوگرافی واضح نباشد یا شک به وجود لخته در وریدهای لگن یا شکم وجود داشته باشد، ممکن است از روشهای تصویربرداری دیگر استفاده شود. ونوگرافی یک روش تهاجمی است که در آن یک ماده حاجب به داخل ورید تزریق شده و سپس با استفاده از اشعه ایکس، از رگها عکسبرداری میشود تا محل انسداد مشخص گردد. این روش امروزه به ندرت استفاده میشود. تصویربرداری رزونانس مغناطیسی (MRI) یا ونوگرافی با تشدید مغناطیسی (MRV) نیز میتواند تصاویر دقیقی از وریدها، به ویژه در نواحی مرکزی بدن، ارائه دهد. سیتی اسکن (CT scan) نیز ممکن است برای یافتن لخته در شکم، لگن یا مغز و به طور شایع برای تشخیص قطعی آمبولی ریه به کار رود.
اهداف و رویکردهای درمانی
اهداف اصلی درمان ترومبوز ورید عمقی چندگانه است: جلوگیری از بزرگتر شدن لخته موجود، پیشگیری از حرکت لخته به سمت ریهها و ایجاد آمبولی ریوی، کاهش خطر تشکیل لختههای جدید در آینده، و به حداقل رساندن عوارض طولانیمدت مانند سندرم پس از ترومبوز.
داروهای ضد انعقاد خون
سنگ بنای اصلی درمان DVT، استفاده از داروهای ضدانعقاد یا رقیقکننده خون است. یک تصور غلط رایج این است که این داروها لخته موجود را حل میکنند. در واقع، داروهای ضدانعقاد با مهار فرآیند لختهسازی، از بزرگتر شدن ترومبوز فعلی و تشکیل لختههای جدید جلوگیری میکنند. این اقدام به بدن فرصت میدهد تا به تدریج و به طور طبیعی، لخته موجود را تجزیه و حل کند. این داروها به اشکال مختلفی از جمله قرصهای خوراکی (مانند وارفارین و ریواروکسابان) یا تزریقات زیرپوستی (مانند هپارین) تجویز میشوند. دوره درمان معمولاً حداقل سه ماه طول میکشد، اما بسته به علت زمینهای و ریسک عود بیماری، ممکن است برای مدت طولانیتر یا حتی به صورت مادامالعمر ادامه یابد. مهمترین عارضه جانبی این داروها، افزایش خطر خونریزی است و بیماران باید به دقت تحت نظر باشند.
داروهای ترومبولیتیک یا حل کننده لخته
در موارد بسیار شدید و تهدیدکننده حیات DVT یا در موارد آمبولی ریه وسیع، ممکن است از دسته دیگری از داروها به نام ترومبولیتیکها یا “حلکنندههای لخته” استفاده شود. این داروها برخلاف ضدانعقادها، به طور فعال لخته موجود را حل میکنند. آنها معمولاً به صورت وریدی یا از طریق یک کاتتر که مستقیماً به داخل لخته فرستاده میشود، تجویز میگردند. با این حال، به دلیل ریسک بالای خونریزی شدید، استفاده از این داروها محدود به شرایط بحرانی و بیماران خاص است.
فیلتر ورید اجوف تحتانی (IVC Filter)
برای بیمارانی که به دلیل خطر بالای خونریزی نمیتوانند داروهای ضدانعقاد مصرف کنند یا با وجود مصرف این داروها همچنان در معرض خطر آمبولی ریه هستند، ممکن است از یک وسیله مکانیکی به نام فیلتر ورید اجوف تحتانی استفاده شود. این فیلتر یک وسیله کوچک و چتر مانند است که از طریق یک کاتتر در ورید بزرگ شکم (ورید اجوف تحتانی) قرار داده میشود. وظیفه این فیلتر، به دام انداختن لختههای خونی است که از پاها جدا شده و به سمت ریهها در حرکتند. این وسیله از آمبولی ریه جلوگیری میکند، اما مانع از تشکیل لختههای جدید در پاها نمیشود.
استفاده از جوراب های فشاری
جورابهای فشاری طبی بخش مهمی از مدیریت DVT و عوارض آن هستند. این جورابها که به صورت مدرج طراحی شدهاند، بیشترین فشار را در ناحیه مچ پا وارد کرده و هرچه به سمت بالا میروند، از فشار آنها کاسته میشود. این الگوی فشار به بهبود گردش خون، کاهش تورم و تسکین درد کمک میکند. استفاده منظم و روزانه از این جورابها میتواند علائم را تا 50 درصد کاهش دهد و نقش مهمی در پیشگیری از یک عارضه طولانیمدت به نام سندرم پس از ترومبوز دارد. ممکن است به بیماران توصیه شود که این جورابها را برای دو سال یا بیشتر بپوشند.
عوارض و پیامدهای بلند مدت
اگرچه درمان موفقیتآمیز فاز حاد DVT حیاتی است، اما این بیماری میتواند پیامدهای طولانیمدتی داشته باشد که کیفیت زندگی فرد را تحت تأثیر قرار میدهد. آسیب به وریدها در اثر لخته اولیه میتواند منجر به مشکلات مزمن در اندام آسیبدیده شود.
سندرم پس از ترومبوز (Post-Thrombotic Syndrome)
سندرم پس از ترومبوز (PTS) شایعترین عارضه طولانیمدت DVT است که تقریباً نیمی از بیماران را درگیر میکند. این سندرم زمانی رخ میدهد که لخته خون به دریچههای ظریف داخل وریدها آسیب میرساند. این دریچهها وظیفه دارند از بازگشت خون به عقب جلوگیری کنند و آسیب به آنها باعث اختلال در جریان خون و افزایش فشار در وریدهای پا میشود. علائم PTS میتواند ماهها یا سالها پس از DVT اولیه ادامه یابد و شامل درد مزمن پا، تورم مداوم، احساس سنگینی، گرفتگی و خستگی در پا است.
نارسایی مزمن وریدی (Chronic Venous Insufficiency)
آسیب دائمی به دریچههای وریدی میتواند به یک وضعیت پیشرونده به نام نارسایی مزمن وریدی (CVI) منجر شود. در این حالت، وریدها توانایی خود را برای بازگرداندن مؤثر خون به قلب از دست میدهند و خون در پاها تجمع مییابد. این فرآیند یک سیر تدریجی دارد که از علائم خفیف مانند احساس خستگی در پاها شروع شده و به مراحل شدیدتر پیشرفت میکند. با گذشت زمان، فشار بالای مداوم در وریدها باعث تغییر رنگ پوست به قهوهای مایل به قرمز، خشکی، خارش و ضخیم شدن پوست میشود. در نهایت، این وضعیت میتواند منجر به ایجاد زخمهای دردناک و دیر-بهبود در نزدیکی مچ پا شود که به آنها زخمهای استاز وریدی گفته میشود. این مسیر از یک لخته حاد به یک زخم مزمن، اهمیت درمان اولیه و مدیریت طولانیمدت DVT را برای حفظ سلامت اندام و کیفیت زندگی بیمار به خوبی نشان میدهد.
راهکارهای پیشگیری از ترومبوز وریدی
پیشگیری همیشه بهتر از درمان است و با رعایت برخی اصول ساده و ایجاد تغییراتی در سبک زندگی، میتوان خطر ابتلا به ترومبوز ورید عمقی را به میزان قابل توجهی کاهش داد. این راهکارها به ویژه برای افرادی که دارای عوامل خطر شناختهشده هستند، اهمیت بیشتری دارد.
اهمیت تحرک و ورزش منظم
فعالیت بدنی منظم، به ویژه پیادهروی، یکی از مؤثرترین راهها برای پیشگیری از DVT است. حرکت و انقباض عضلات ساق پا به گردش خون کمک کرده و از تجمع خون در وریدها جلوگیری میکند. باید از نشستن یا ایستادنهای طولانیمدت پرهیز کرد و سعی نمود حداقل هر ساعت یک بار از جا برخاسته و کمی راه رفت. در طول سفرهای طولانی با هواپیما یا اتومبیل، توصیه میشود به طور متناوب عضلات ساق پا را با حرکات ساده مانند خم و راست کردن مچ پا منقبض کرده و در صورت امکان، هر چند وقت یکبار در راهرو قدم زد.
مدیریت وزن و هیدراتاسیون بدن
حفظ وزن در محدوده سالم، فشار اضافی را از روی وریدهای لگن و پاها برمیدارد و به بهبود جریان خون کمک میکند. علاوه بر این، نوشیدن مقادیر کافی مایعات، به ویژه آب، برای جلوگیری از کمآبی بدن ضروری است. کمآبی میتواند خون را غلیظتر کرده و تمایل آن به لخته شدن را افزایش دهد. پرهیز از مصرف بیش از حد الکل، که میتواند باعث کمآبی شود، نیز توصیه میگردد.
اقدامات پیشگیرانه در سفرها و دوره های بستری
در شرایط خاصی که ریسک DVT افزایش مییابد، باید اقدامات پیشگیرانه ویژهای را مد نظر قرار داد. در طول سفرهای طولانی، علاوه بر تحرک، پوشیدن لباسهای گشاد و راحت میتواند به جریان آزادانه خون کمک کند. برای افرادی که سابقه DVT دارند یا در معرض خطر بالا هستند، ممکن است پزشک مصرف یک دوز داروی ضدانعقاد قبل از سفر یا استفاده از جورابهای فشاری را توصیه کند. در هنگام بستری در بیمارستان، تیم درمانی باید ریسک DVT را ارزیابی کند. برای بیماران پرخطر، معمولاً درمانهای پیشگیرانه مانند تجویز داروهای ضدانعقاد یا استفاده از دستگاههای فشردهسازی پنوماتیک برای پاها در نظر گرفته میشود. ادامه این اقدامات حتی پس از ترخیص از بیمارستان نیز ممکن است ضروری باشد، زیرا خطر لخته شدن تا چند هفته پس از جراحی یا بیماری ادامه دارد.