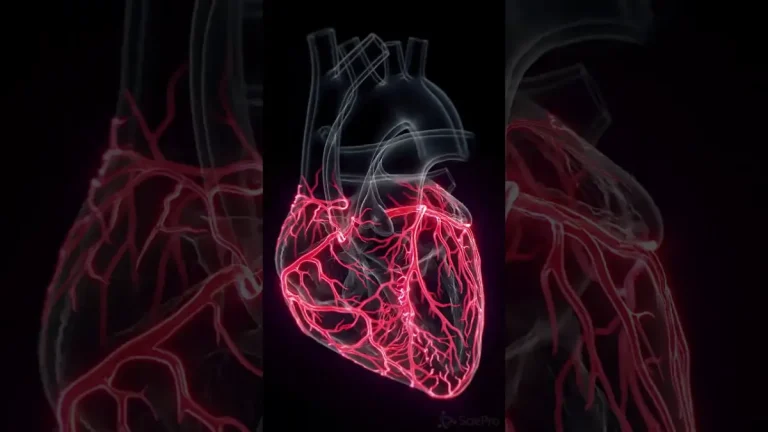
در میان تمام اعضای بدن، قلب جایگاهی منحصربهفرد دارد. این عضو عضلانی که به طور بیوقفه خون را به هر گوشه از بدن پمپ میکند، خود نیز برای تداوم حیات و فعالیتهایش، به یک سیستم خونرسانی پیچیده و اختصاصی نیاز دارد. برخلاف بافتهای دیگر که اکسیژن و مواد مغذی را از خون در حال عبور از حفرههای داخلی خود جذب میکنند، دیوارههای ضخیم و عضلانی قلب (میوکارد) نیاز به شبکهای از رگهای مجزا دارند که به آنها عروق کرونری گفته میشود. درک دقیق و جامع از آناتومی عروق کرونری تنها به کارشناسان و متخصصان حوزه پزشکی محدود نمیشود، بلکه برای هر فردی که به دنبال فهم عمیقتر از عملکرد بدن خود است، ضروری و روشنگر است. این گزارش جامع، به بررسی تمام ابعاد این شبکه حیاتی میپردازد، از سرخرگهای اصلی تغذیهکننده تا سیاهرگهای جمعآوریکننده و الگوهای آناتومیک متفاوتی که بر سلامت قلب تأثیر میگذارند.
شریانهای کرونری
ماهیچه قلب یا میوکارد، مسئولیت پمپاژ خون به سراسر بدن را بر عهده دارد، وظیفهای که به مقادیر زیادی انرژی و اکسیژن نیاز دارد. این نیاز حیاتی توسط شریانهای کرونری تأمین میشود. این سرخرگها از قاعده آئورت، بزرگسرخرگی که خون غنی از اکسیژن را از بطن چپ خارج میکند، منشعب میشوند. یک ویژگی فیزیولوژیکی منحصربهفرد در مورد این شریانها آن است که برخلاف سایر نقاط بدن که خونرسانی در فاز انقباض (سیستول) به اوج خود میرسد، بیشترین جریان خون به میوکارد در فاز استراحت قلب (دیاستول) رخ میدهد. این پدیده به این دلیل است که در طول انقباض، فشار ناشی از ماهیچههای قلب، عروق کرونری را فشرده کرده و جریان خون را کاهش میدهد، اما در فاز استراحت، رگها باز شده و خون به راحتی به بافت قلب میرسد. همین وابستگی حیاتی به جریان خون دیاستولیک، قلب را به شدت در برابر هرگونه انسداد در این شریانها آسیبپذیر میسازد.
سرخرگ کرونری چپ
سرخرگ کرونری چپ (LCA) از قاعده آئورت خارج میشود و به سرعت به دو شاخه اصلی تقسیم میگردد. این شاخهها مسئول تأمین خون بخش عمدهای از ماهیچه قلب، بهویژه بطن چپ که ضخیمترین و پرکارترین حفره قلبی است، هستند.
نخستین و شناختهشدهترین شاخه، سرخرگ پایینرونده قدامی چپ (LAD) است. این سرخرگ در امتداد شیار بین بطنی قدامی حرکت کرده و شاخههای سپتال و مورب را از خود منشعب میکند. شاخههای سپتال، دو سوم قدامی سپتوم بین بطنی را که دیواره جداکننده دو بطن قلب است، تغذیه میکنند، در حالی که شاخههای مورب به دیواره قدامی و جانبی بطن چپ خون میرسانند. انسداد در این سرخرگ میتواند پیامدهای فاجعهباری داشته باشد، زیرا ناحیه وسیعی از میوکارد را از خون و اکسیژن محروم میکند. به همین دلیل، سرخرگ LAD اغلب به عنوان “سرخرگ بیوهساز” شناخته میشود، چرا که انسداد آن میتواند به یک سکته قلبی گسترده و کشنده منجر شود.
شاخه دوم سرخرگ کرونری چپ، سرخرگ سیرکومفلکس (LCx) است که در امتداد شیار کرونری (شیار دهلیزی-بطنی) به سمت چپ قلب میرود. این سرخرگ خود به شاخههای کوچکتری مانند سرخرگ حاشیهای چپ (Left Marginal) و سرخرگ بطنی خلفی چپ (Posterior Left Ventricular) تقسیم میشود. این شاخهها مسئول تأمین خون بخشهای خلفی و جانبی بطن چپ هستند. مسیر این سرخرگ و شاخههای آن، تضمین میکند که بخشهای مهم و بزرگ ماهیچه قلب، حتی از نواحی دورتر نیز به خوبی خونرسانی شوند.
سرخرگ کرونری راست
سرخرگ کرونری راست (RCA) از سمت راست آئورت منشعب میشود و در شیار کرونری به سمت راست حرکت میکند. این سرخرگ وظیفه تأمین خون دهلیز راست، بطن راست و دو سوم خلفی سپتوم بین بطنی را بر عهده دارد. مسیر آن به سمت مرز قدامی قلب ادامه مییابد و شاخههایی مانند سرخرگ حاشیهای راست (Right Marginal Artery) را از خود جدا میکند. این شاخه در امتداد مرز قدامی-تحتانی قلب حرکت کرده و به بطن راست خون میرساند.
یکی از مهمترین شاخههای سرخرگ کرونری راست، سرخرگ پایینرونده خلفی (PDA) است که در قسمت خلفی قلب از آن منشعب میشود. این سرخرگ شاخههای سپتال را ایجاد میکند که یک سوم خلفی سپتوم بین بطنی را تغذیه مینمایند. اهمیت سرخرگ کرونری راست فراتر از صرفاً تأمین خون بطن و دهلیز راست است؛ این سرخرگ همچنین خون مورد نیاز گرههای حیاتی قلب، یعنی گره سینوسی-دهلیزی (SA Node) و گره دهلیزی-بطنی (AV Node) را فراهم میکند. این گرهها نقش کلیدی در تولید و هدایت پالسهای الکتریکی قلب دارند و انسداد در سرخرگی که آنها را تغذیه میکند، میتواند به اختلال در ریتم و ضربان قلب منجر شود، که نشاندهنده ارتباط عمیق بین آناتومی عروق و سیستم هدایت الکتریکی قلب است.
سیاهرگهای کرونری
همانگونه که سرخرگهای کرونری خون غنی از اکسیژن را به میوکارد میرسانند، سیاهرگهای کرونری مسئول جمعآوری خون بدون اکسیژن و دفع دیاکسید کربن و مواد زائد از بافت قلب هستند. این سیستم تخلیه، برخلاف سرخرگها، در هر دو فاز سیستول و دیاستول فعال است.
سینوس کرونری
بخش عمدهای از خون سیاهرگی قلب از طریق بزرگترین سیاهرگ قلبی، یعنی سینوس کرونری، به دهلیز راست تخلیه میشود. این سینوس در شیار کرونری خلفی، در مرز بین دهلیزها و بطنها قرار گرفته است. سینوس کرونری خود پذیرای شاخههایی از سیاهرگهای کوچکتر است که از سراسر قلب خون را جمعآوری میکنند. سیاهرگ بزرگ قلب، که بزرگترین شاخه سینوس کرونری است، از نوک قلب شروع شده و در امتداد شیار بین بطنی قدامی به سمت بالا حرکت میکند. سیاهرگ میانی قلب و سیاهرگ کوچک قلب نیز به ترتیب در شیار بین بطنی خلفی و شیار دهلیزی-بطنی راست قرار دارند و خون را به سینوس کرونری میریزند. این سیستم زهکشی هماهنگ، تضمینکننده بازگشت مؤثر خون از ماهیچه قلب به سیستم گردش خون عمومی بدن است.
مسیرهای فرعی بازگشت خون
علاوه بر شبکه اصلی سینوس کرونری، مسیرهای دیگری نیز برای بازگشت خون از میوکارد وجود دارد که اگرچه در مقایسه با سینوس کرونری کوچکتر هستند، اما نقش مکملی در تخلیه خون ایفا میکنند. سیاهرگهای قدامی قلب، خون را مستقیماً از بخش قدامی بطن راست جمعآوری کرده و به دهلیز راست میریزند. علاوه بر این، سیاهرگهای تبزیان (Thebesian Veins) رگهای لومینال کوچکتری هستند که خون را مستقیماً از بافت قلب به داخل حفرههای متناظر آن تخلیه میکنند. این مسیرهای فرعی، به ویژه در شرایطی که جریان خون در مسیرهای اصلی دچار اختلال میشود، اهمیت بیشتری پیدا میکنند.
غالبیت عروقی کرونری
آناتومی عروق کرونری در افراد مختلف میتواند تفاوتهای ظریفی داشته باشد. یکی از مهمترین این تفاوتها، مفهوم “غالبیت عروقی” است که بر اساس منشأ سرخرگ پایینرونده خلفی (PDA) تعریف میشود. شناخت این الگو برای جراحان و متخصصان قلب و عروق از اهمیت بالینی چشمگیری برخوردار است، زیرا میتواند محل و شدت سکته قلبی احتمالی و همچنین پیشآگهی درمانهای مختلف را تحت تأثیر قرار دهد.
انواع غالبیت و شیوع آماری
سه الگوی غالبیت اصلی در میان جمعیت انسان وجود دارد که به صورت زیر دستهبندی میشوند:
- غالبیت راست (Right Dominant): این الگو متداولترین نوع است و در حدود ۷۰ تا ۸۰ درصد افراد مشاهده میشود. در این حالت، سرخرگ پایینرونده خلفی (PDA) از سرخرگ کرونری راست (RCA) منشعب میگردد.
- غالبیت چپ (Left Dominant): این الگو در حدود ۵ تا ۱۰ درصد جمعیت وجود دارد. در این افراد، سرخرگ پایینرونده خلفی از سرخرگ سیرکومفلکس (LCx) که شاخهای از سرخرگ کرونری چپ است، منشأ میگیرد.
- غالبیت مشترک (Codominant): این الگو در حدود ۱۰ تا ۲۰ درصد جمعیت دیده میشود. در این حالت، سرخرگ پایینرونده خلفی توسط شاخههایی از هر دو سرخرگ کرونری راست و چپ تغذیه میشود.
این تفاوتهای آماری نشان میدهد که گرچه غالبیت راست الگوی رایج در بیشتر افراد است، اما وجود الگوهای دیگر، توجه به آناتومی اختصاصی هر بیمار را برای تشخیص و درمان دقیق ضروری میسازد.
اهمیت بالینی غالبیت در پزشکی قلب و عروق
الگوی غالبیت عروقی قلب پیامدهای بالینی مهمی دارد. محل یک سکته قلبی احتمالی به صورت مستقیم به این الگو بستگی دارد. به عنوان مثال، در یک بیمار با غالبیت چپ، انسداد شدید در سرخرگ کرونری چپ میتواند منجر به انفارکتوس در سپتوم بین بطنی خلفی شود. این در حالی است که در یک بیمار با غالبیت مشترک، خطر سکته قلبی در این ناحیه کاهش مییابد، زیرا سپتوم همچنان از سرخرگ کرونری راست خون دریافت میکند. همچنین، غالبیت در جراحیهای قلب مانند جراحی پیوند عروق کرونری (CABG) نقشی حیاتی ایفا میکند. جراحان برای انتخاب بهترین محل برای پیوند عروقی، نیاز به شناخت دقیق الگوی آناتومی بیمار دارند. مطالعات بالینی نشان دادهاند که بیماران با غالبیت چپ، پیشآگهی ضعیفتری در جراحیهای بازسازی میوکارد دارند، که این امر ممکن است به دلیل فقدان شبکههای جریان خون جانبی (collateral circulation) باشد که در بیماران با غالبیت راست مشاهده میشود. این شبکهها میتوانند در صورت انسداد یک سرخرگ اصلی، خون را از مسیرهای فرعی به بافتهای آسیبدیده برسانند و از شدت آسیب بکاهند.
بیماریهای شریان کرونری
شناخت آناتومی عروق کرونری، درک بهتری از بیماریهایی فراهم میکند که این رگها را تحت تأثیر قرار میدهند. اصلیترین این بیماریها، بیماری شریان کرونری (CAD) است که به دلیل تجمع پلاکهای چربی در دیواره رگها و تنگی یا انسداد آنها ایجاد میشود. این فرآیند که آترواسکلروز نام دارد، منجر به کاهش جریان خون به میوکارد و ایجاد عواقب جدی میشود.
علائم و نشانههای اختلال در سیستم کرونری
شایعترین علامت بیماری شریان کرونر، آنژین صدری است. این حالت اغلب به صورت درد، سنگینی، فشار یا گرفتگی در قفسه سینه توصیف میشود. آنژین به دلیل کاهش موقت خونرسانی به ماهیچه قلب، معمولاً در زمان فعالیت یا استرس ایجاد شده و با استراحت برطرف میشود. این وضعیت یک علامت هشداردهنده است، اما نباید با سکته قلبی (انفارکتوس میوکارد) اشتباه گرفته شود. تفاوت کلیدی آنژین و سکته قلبی در این است که آنژین باعث آسیب دائمی به قلب نمیشود، در حالی که سکته قلبی نتیجه انسداد طولانیمدت جریان خون و آسیب دائمی به بافت قلب است. علائم دیگری نیز ممکن است همراه با آنژین یا به تنهایی ظاهر شوند، مانند تنگی نفس، تهوع، تعریق سرد، و دردی که به بازوها، فک، گردن یا پشت کشیده میشود. لازم به ذکر است که زنان ممکن است علائم متفاوتی نسبت به مردان تجربه کنند، که شامل خستگی شدید، تنگی نفس و تهوع بدون درد شدید قفسه سینه میشود. شناخت این تفاوتها در تشخیص زودهنگام بسیار حیاتی است.
روشهای تشخیص نوین و دقیق
برای تشخیص دقیق بیماریهای عروق کرونر، پزشکان از ترکیبی از روشهای مختلف استفاده میکنند. اولین گام، معاینه فیزیکی و بررسی علائم بیمار است. سپس از تستهای غیرتهاجمی مانند الکتروکاردیوگرام (نوار قلب) و اکوکاردیوگرام (اکوی قلبی) برای ارزیابی عملکرد قلب استفاده میشود. تستهای تصویربرداری پیشرفتهتر شامل سیتی اسکن (برای بررسی رسوبات کلسیم در رگها) و MRI (برای تصویربرداری از قلب در حال تپش) هستند. با این حال، دقیقترین روش تشخیصی برای ارزیابی انسداد عروق کرونر، آنژیوگرافی کرونری است که یک روش تهاجمی به شمار میرود. در این روش، پزشک یک لوله باریک و انعطافپذیر (کاتتر) را از طریق یک رگ خونی در کشاله ران یا مچ دست وارد بدن کرده و آن را به سمت قلب هدایت میکند. سپس یک ماده رنگی مخصوص به عروق کرونری تزریق میشود که رگها را در تصاویر اشعه ایکس قابل مشاهده میسازد. این تصویربرداری به پزشک اجازه میدهد تا محل و شدت هرگونه تنگی یا انسداد را به دقت شناسایی کند.
رویکردهای درمانی و مدیریت بیماری
مدیریت بیماریهای عروق کرونری معمولاً شامل ترکیبی از تغییرات سبک زندگی، درمانهای دارویی، و در صورت لزوم مداخلات پزشکی است. تغییرات در سبک زندگی، از جمله ترک سیگار، رژیم غذایی سالم، ورزش منظم و کاهش استرس، به پیشگیری و کنترل بیماری کمک شایانی میکند. درمان دارویی شامل مصرف داروهایی برای کاهش کلسترول خون (مانند استاتینها)، کنترل فشار خون (مانند مهارکنندههای ACE)، و مدیریت علائم مانند درد قفسه سینه (با استفاده از نیتروگلیسیرین) است. برای درمان انسدادهای شدیدتر، روشهای مداخلهای به کار گرفته میشوند. آنژیوپلاستی و استنتگذاری یکی از رایجترین این روشهاست. در این فرآیند، یک کاتتر با بالون خالی به محل انسداد فرستاده میشود. بالون باد شده و پلاکهای چربی را به دیواره رگ فشرده میکند و مسیر جریان خون را باز میسازد. اغلب، یک استنت (یک لوله توری کوچک) در محل قرار داده میشود تا از تنگی مجدد رگ جلوگیری کند. در مواردی که انسدادها متعدد یا بسیار شدید باشند، جراحی بایپس عروق کرونری (CABG) توصیه میشود. در این جراحی، جراح یک رگ سالم را که معمولاً از سینه یا پا گرفته میشود، به عنوان یک مسیر جایگزین برای دور زدن بخش مسدود شده شریان کرونری پیوند میزند. این کار به خون اجازه میدهد تا از انسداد عبور کرده و به ماهیچه قلب برسد.
تمایز آناتومی رگگیری و آناتومی عروق قلبی
درک دقیق از اصطلاحات علمی، به جلوگیری از سردرگمی کمک میکند. در حالی که «آناتومی عروق قلبی» به شبکه تخصصی رگهای تغذیهکننده قلب اشاره دارد، عبارت «آناتومی رگگیری» (Venipuncture) به فرآیند وارد کردن سوزن به یک رگ محیطی برای تزریق یا خونگیری مربوط میشود. این دو مفهوم از نظر آناتومیک و کاربردی کاملاً از هم متمایز هستند.
اصول آناتومیک رگگیری محیطی
رگگیری معمولاً از سیاهرگهای سطحی بدن انجام میشود که به راحتی قابل مشاهده و لمس هستند. این سیاهرگها دیواره نازکتر و قطر بزرگتری نسبت به سرخرگها دارند و حاوی دریچههای یکطرفهای هستند که به جریان خون به سمت قلب کمک میکنند. رایجترین مکانها برای رگگیری، سیاهرگهای سطحی در مچ دست، پشت دست، و قسمت داخلی آرنج هستند. این سیاهرگها بخشی از سیستم گردش خون عمومی بدن هستند و ارتباط مستقیمی با عروق کرونری تغذیهکننده قلب ندارند.
تکنیکها و نکات عملی
انجام موفقیتآمیز رگگیری، نیازمند شناخت آناتومی سطحی و رعایت نکات عملی است. استفاده از گارو (تورنیکه) در بالای محل رگگیری به برجستهتر شدن رگها کمک میکند. همچنین، گرم کردن موضع با یک حوله گرم یا آویزان نگه داشتن دست بیمار، جریان خون را در رگها افزایش داده و پیدا کردن آنها را آسانتر میسازد. زاویه مناسب برای ورود سوزن آنژیوکت به رگ، حدود ۱۵ تا ۳۰ درجه است که اطمینان میدهد سوزن بدون سوراخ کردن کامل دیواره رگ، به درستی در آن قرار میگیرد. این فرآیند، یک مهارت عملی بر پایه آناتومی محیطی است و با پیچیدگیهای آناتومی عروق قلب تفاوت ماهوی دارد.
نتیجهگیری
آناتومی عروق قلب یک سیستم حیاتی، پیچیده و پویا است که هر یک از اجزای آن نقش خاصی در حفظ حیات و عملکرد قلب ایفا میکنند. از شبکه شریانهای کرونری که به صورت انحصاری در فاز استراحت قلب را تغذیه میکنند تا سیستم سیاهرگها که مسئول جمعآوری خون مصرفشده هستند، هر کدام برای تداوم زندگی ضروریاند. علاوه بر این، تفاوتهای فردی در الگوهای آناتومیک مانند غالبیت عروقی، نشاندهنده اهمیت شناخت دقیق آناتومی اختصاصی هر فرد در تشخیص و درمان بیماریها است.
درک این ارتباطات عمیق بین آناتومی، فیزیولوژی و پاتولوژی، به بیماران کمک میکند تا وضعیت خود را بهتر بشناسند و با اعتماد بیشتری با تیم درمانی خود همکاری کنند. برای متخصصان نیز، این دانش دقیق زیربنای تصمیمگیریهای بالینی حیاتی، از انتخاب روش تشخیص تا تعیین استراتژی درمانی، است. در نهایت، آناتومی عروق قلب فراتر از یک موضوع خشک علمی است؛ این دانش، کلید فهم یکی از شگفتانگیزترین و حیاتیترین سازوکارهای بدن انسان است که هر لحظه برای پایداری حیات تلاش میکند.