قلب، این اندام عضلانی شگفتانگیز و حیاتی، به عنوان موتور محرکه حیات، وظیفه پمپاژ مداوم خون را به سراسر بدن بر عهده دارد. این اندام با عملکرد بیوقفه خود، مسئولیت حیاتی رساندن اکسیژن و مواد مغذی به میلیاردها سلول بدن و در عین حال، جمعآوری و دفع مواد زائد مانند دیاکسید کربن را برعهده دارد. یک قلب سالم روزانه حدود ۱۰۰,۰۰۰ بار میتپد و در طول یک عمر عادی، نزدیک به سه میلیارد ضربان را تجربه میکند. درک عمیق سازوکار پیچیده و هماهنگ قلب، نه تنها برای متخصصان پزشکی، بلکه برای هر فردی که به دنبال حفظ و ارتقاء سلامت خود است، حیاتی است. این گزارش با تحلیل دقیق و ترکیب دادههای علمی از منابع معتبر، نگاهی جامع به ابعاد آناتومیک، فیزیولوژیک، الکتریکی و پاتوفیزیولوژیک عملکرد قلب ارائه میدهد.
فیزیولوژی قلب
قلب یک پمپ ثابت نیست، بلکه یک ارکستر سمفونیک از انقباض و استراحتهای هماهنگ است که هر ضربان آن، یک چرخه کامل و پیچیده را تشکیل میدهد.
چرخه قلبی: سیستول و دیاستول
یک چرخه کامل ضربان قلب در یک فرد سالم حدود ۰.۸ ثانیه به طول میانجامد. این چرخه شامل دو فاز اصلی است:
- سیستول (Systole): فاز انقباض است. ابتدا دهلیزها منقبض شده و خون باقیمانده را به بطنها میفرستند. سپس بطنها با انقباض خود، خون را با فشار بالا به بیرون از قلب پمپ میکنند.
- دیاستول (Diastole): فاز استراحت و پر شدن قلب است. در این فاز، عضلات قلب شل شده و خون از طریق سیاهرگها وارد دهلیزها و سپس به بطنها جریان مییابد تا برای پمپاژ بعدی آماده شود.
مسیرهای گردش خون: سفری برای اکسیژنرسانی
گردش خون در بدن به دو مسیر اصلی و موازی تقسیم میشود که هر دو به طور همزمان عمل میکنند :
- گردش خون ریوی (Pulmonary Circulation): سمت راست قلب خون کماکسیژن (حاوی دیاکسید کربن) را از تمام نقاط بدن دریافت میکند. این خون از طریق دهلیز راست و بطن راست به سرخرگ ریوی پمپ شده و به ریهها فرستاده میشود. در ریهها، فرآیند تبادل گازی صورت میگیرد: دیاکسید کربن از خون خارج شده و اکسیژن تازه وارد آن میشود.
- گردش خون سیستمی (Systemic Circulation): خون تازه و غنی از اکسیژن از ریهها به دهلیز چپ بازمیگردد. سپس از طریق بطن چپ به بزرگترین سرخرگ بدن، یعنی آئورت، پمپ میشود. از آئورت، خون به شبکهای از سرخرگها و مویرگها منتقل شده و در نهایت به تمام بافتها و اندامهای بدن میرسد تا اکسیژن و مواد مغذی را تأمین کند.
تغذیه خود قلب: گردش خون کرونری
عضله قدرتمند قلب برای عملکرد بیوقفه خود به اکسیژن و مواد مغذی نیاز دارد. این نیاز از طریق شبکه تخصصی عروق کرونر که روی سطح قلب قرار دارند، تأمین میشود. این سیستم، یک گردش خون اختصاصی برای خود قلب است و هرگونه اختلال در آن میتواند پیامدهای جدی برای کل سیستم قلبی-عروقی داشته باشد.
بطن چپ به دلیل مسئولیت پمپاژ خون به کل بدن، عضلانیتر و قویتر از بطن راست است. این تفاوت در ساختار، نتیجه مستقیم تفاوت در عملکرد و نیاز به غلبه بر مقاومت عروقی بسیار بیشتر در گردش خون سیستمی است. همچنین، قلب یک پمپ ثابت نیست، بلکه توانایی تنظیم عملکرد خود را در پاسخ به نیازهای بدن دارد. به عنوان مثال، در حین فعالیت بدنی، نیاز بدن به اکسیژن افزایش مییابد. در پاسخ به این نیاز، سیستم عصبی سمپاتیک سیگنالهایی را به قلب میفرستد که باعث افزایش ضربان قلب و قدرت پمپاژ آن میشود. این سازگاری هوشمندانه بین سیستم عصبی و فیزیولوژی قلب، تضمینکننده تأمین اکسیژن کافی برای فعالیتهای مختلف است.
آناتومی قلب
قلب، این پمپ قدرتمند بیولوژیک، از ساختاری دقیق و لایهای تشکیل شده که هر جزء آن نقشی تخصصی در تضمین عملکرد بهینه دارد. درک معماری داخلی و خارجی قلب، نخستین گام برای فهم فرآیند پمپاژ خون است.
موقعیت و ابعاد قلب
قلب یک عضو عضلانی به اندازه تقریبی یک مشت بسته است که در میانه قفسه سینه، کمی متمایل به سمت چپ، و پشت استخوان سینه (جناغ) قرار گرفته است. وزن متوسط یک قلب در مردان حدود ۳۱۰ گرم و در زنان حدود ۲۵۵ گرم است. قلب به طور پیوسته حدود ۵ لیتر خون موجود در بدن را در هر دقیقه به گردش در میآورد و در حین فعالیت فیزیکی، این مقدار میتواند تا چهار برابر افزایش یابد.
ساختار دیوارههای قلب
دیواره قلب از سه لایه اصلی تشکیل شده که هر کدام وظیفهای منحصر به فرد دارند :
- پریکارد (Pericardium): لایه خارجی و محافظ قلب است. این لایه مانند یک کیسه دو لایه عمل کرده و قلب را احاطه میکند، از آن در برابر ضربه و اصطکاک با سایر اندامهای قفسه سینه محافظت مینماید.
- میوکارد (Myocardium): این لایه میانی و ضخیمترین بخش دیواره قلب است که از بافت عضلانی تشکیل شده است. میوکارد مسئولیت اصلی انقباض و پمپاژ خون را بر عهده دارد و قدرت پمپ قلب به توانایی این لایه بستگی دارد.
- اندوکارد (Endocardium): لایه داخلی و نازک قلب است که حفرهها و دریچههای آن را میپوشاند. نقش مهم اندوکارد جلوگیری از چسبیدن خون به دیوارههای داخلی قلب و تشکیل لختههای خونی بالقوه کشنده است.
حفرههای قلب
قلب انسان به چهار حفره مجزا تقسیم شده است: دو حفره در بالا به نام دهلیزها (Atria) و دو حفره در پایین به نام بطنها (Ventricles). دهلیزها حفرههای دریافتکننده خون هستند و بطنها حفرههایی هستند که خون را به بیرون از قلب پمپ میکنند. یک دیواره عضلانی به نام سپتوم (Septum) قلب را به دو نیمه راست و چپ تقسیم میکند که این جداسازی برای جلوگیری از مخلوط شدن خون اکسیژندار و بدون اکسیژن ضروری است.
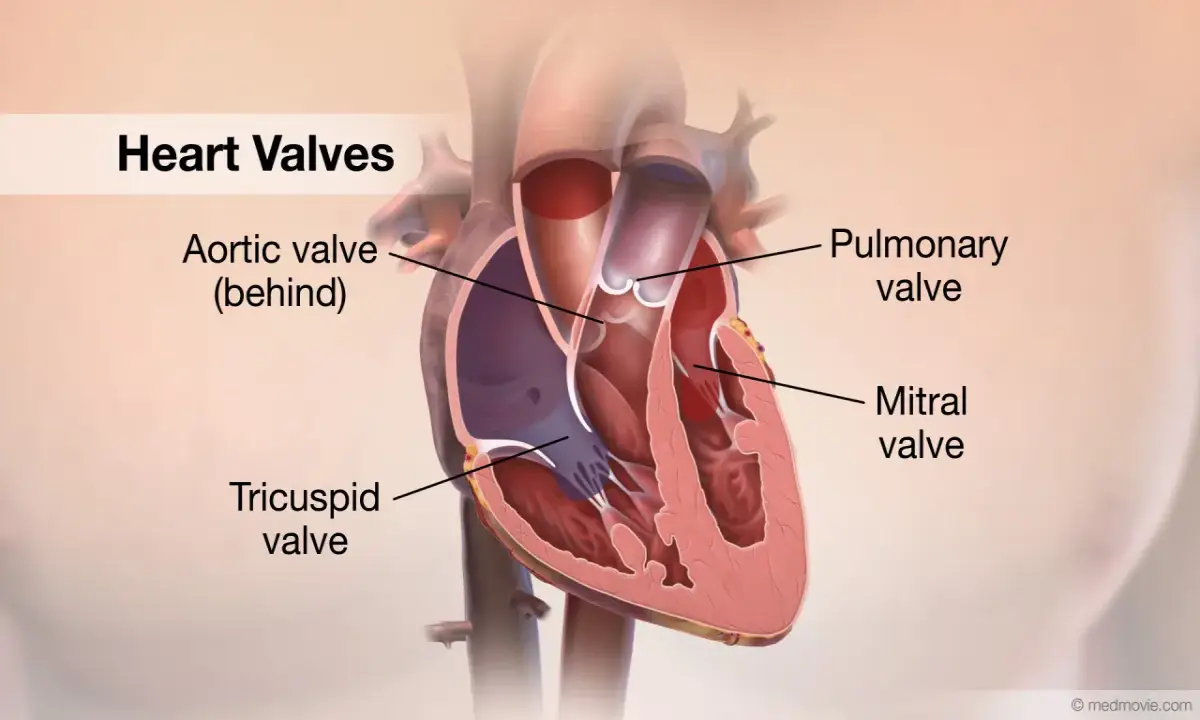
دریچههای قلب
قلب مجهز به چهار دریچه است که مانند دروازههایی عمل میکنند و جریان خون را تنها در یک جهت صحیح کنترل مینمایند :
- دریچههای دهلیزی-بطنی: شامل دریچه سهلتی (Tricuspid) بین دهلیز راست و بطن راست و دریچه میترال (Mitral) بین دهلیز چپ و بطن چپ.
- دریچههای شریانی: شامل دریچه ریوی (Pulmonic) بین بطن راست و سرخرگ ریوی و دریچه آئورت (Aortic) بین بطن چپ و بزرگترین سرخرگ بدن، آئورت.
سلامت دیواره میوکارد (لایه عضلانی) به طور مستقیم به تغذیه کافی از طریق عروق کرونر بستگی دارد. هرگونه اختلال در این سیستم تغذیهای، مانند گرفتگی عروق کرونر، میتواند منجر به ضعف عضله قلب و در نتیجه نارسایی قلبی شود. همچنین، وجود دیواره سپتوم تنها یک ویژگی آناتومیک نیست، بلکه یک ضرورت فیزیولوژیک است. این دیواره امکان پمپاژ تخصصی را برای هر نیمه از قلب فراهم میکند: نیمه راست خون کماکسیژن را با فشار کمتر به ریهها میفرستد، در حالی که نیمه چپ خون پراکسیژن را با فشار بالا به کل بدن میرساند. این تقسیم کار، کارایی سیستم گردش خون را به حداکثر میرساند. عملکرد دریچهها نیز کاملاً وابسته به فشار است. هنگامی که بطنها منقبض میشوند و فشار در آنها افزایش مییابد، دریچههای دهلیزی-بطنی بسته میشوند تا از برگشت خون جلوگیری کنند. بسته شدن این دریچهها صدای اول قلب («لاب») را ایجاد میکند. پس از آن، دریچههای آئورتی و ریوی باز میشوند. پس از پایان انقباض و شروع فاز استراحت، با کاهش فشار در بطنها، این دریچهها بسته میشوند و صدای دوم قلب («داب») را تولید مینمایند. این مکانیسم ساده و دقیق، تضمینکننده جریان یکطرفه و پویایی سیستم گردش خون است.
سیستم هدایت الکتریکی
عملکرد هماهنگ و ریتمیک قلب، حاصل یک سیستم هدایت الکتریکی پیچیده و مستقل است که با تولید و انتقال پالسهای الکتریکی، انقباض عضلات قلب را کنترل میکند.
گره سینوسی-دهلیزی (SA Node)
پالس الکتریکی که هر ضربان قلب را آغاز میکند، در یک گروه از سلولهای تخصصی به نام گره سینوسی-دهلیزی (SA Node) که در دهلیز راست قرار دارد، تولید میشود. این گره به عنوان «ضربانساز طبیعی» قلب شناخته میشود و ریتم ضربان قلب را تعیین میکند.
مسیرهای انتقال پالس
پس از تولید، پالس الکتریکی در مسیری دقیق و سازمانیافته حرکت میکند تا انقباض هماهنگ تمام حفرهها را تضمین کند :
- انتشار در دهلیزها: سیگنال از گره SA به سرعت در دیواره دهلیزها پخش شده و باعث انقباض آنها میشود.
- گره دهلیزی-بطنی (AV Node): ایجاد تأخیر: سیگنال به گره دهلیزی-بطنی (AV Node) در مرکز قلب میرسد. این گره یک تأخیر بسیار کوتاه (حدود ۱۲۰ میلیثانیه) در انتقال سیگنال ایجاد میکند. این تأخیر حیاتی به دهلیزها فرصت میدهد تا خون خود را به طور کامل به بطنها تخلیه کنند، پیش از آنکه بطنها منقبض شوند.
- دسته هیس و الیاف پورکنژ: پس از تأخیر، سیگنال از طریق دسته هیس (Bundle of His) و سپس شاخههای آن و الیاف پورکنژ (Purkinje Fibers) به سرعت در دیواره بطنها پخش میشود و باعث انقباض هماهنگ آنها میگردد.
تنظیم ضربان قلب
ریتم خودکار قلب توسط سیستم عصبی خودمختار و هورمونها تعدیل میشود :
- سیستم عصبی سمپاتیک: این سیستم، سرعت تولید پالسها را افزایش داده و قدرت انقباض را زیاد میکند که منجر به افزایش ضربان قلب میشود.
- سیستم عصبی پاراسمپاتیک: این سیستم، سرعت تولید پالسها و هدایت را کاهش داده و ضربان قلب را کم میکند.
سیستم الکتریکی قلب صرفاً یک “کلید” نیست که پمپ را روشن کند؛ بلکه یک “سیستم کنترل” پیچیده است که مستقیماً بر عملکرد مکانیکی قلب، از جمله قدرت و ریتم انقباض، تأثیر میگذارد. هرگونه اختلال در این سیستم میتواند به مشکلات مکانیکی جدی مانند آریتمی و نارسایی قلبی منجر شود. پالس قلبی که در نقاطی مانند مچ دست یا گردن حس میشود، در واقع نشانهای از جریان خون پمپ شده توسط قلب است. این پالس، یک شاخص حیاتی است که اطلاعات ارزشمندی درباره سلامت قلب و عروق ارائه میدهد و میتواند به پزشکان در تشخیص سریع مشکلات کمک کند.
عوامل موثر بر سلامت و عملکرد قلب
عملکرد بهینه قلب به شدت به عوامل خارجی، به ویژه سبک زندگی، وابسته است. اتخاذ عادات سالم میتواند به پیشگیری از بسیاری از بیماریهای قلبی کمک کند.
تغذیه و رژیم غذایی
تغذیه نامناسب، بهویژه مصرف غذاهای چرب، فرآوریشده، شور و حاوی قند بالا، میتواند منجر به افزایش کلسترول و تنگ شدن عروق کرونر شود. این شرایط، ریسک حمله قلبی، سکته مغزی و نارسایی قلبی را افزایش میدهد. در مقابل، یک رژیم غذایی سالم که سرشار از میوهها، سبزیجات (مانند سبزیجات برگسبز)، غلات کامل و چربیهای غیراشباع است، به کاهش کلسترول، کنترل فشار خون و حفظ وزن سالم کمک میکند.
ورزش و فعالیت بدنی
فعالیت بدنی منظم، یکی از مؤثرترین ابزارها برای تقویت عضله قلب است. ورزش، قدرت پمپاژ قلب را بهبود میبخشد و باعث میشود قلب با تلاش کمتر، خون بیشتری را پمپ کند. این امر به کاهش فشار خون و بهبود گردش خون کمک میکند. انجمن قلب آمریکا سه نوع ورزش را برای سلامت قلب توصیه میکند :
- ورزشهای هوازی (Aerobic): مانند پیادهروی سریع، دویدن، شنا و دوچرخهسواری. این فعالیتها ضربان قلب را افزایش میدهند و سلامت کلی قلبی-عروقی را بهبود میبخشند.
- تمرینات مقاومتی (Resistance): مانند وزنهبرداری یا استفاده از کشهای مقاومتی. این تمرینات به کاهش چربی و ساخت عضله بدون چربی کمک میکنند که در کنترل وزن و کاهش فشار بر قلب مؤثر است.
- ورزشهای انعطافپذیری: مانند کشش و یوگا. اگرچه مستقیماً بر قلب تأثیر نمیگذارند، اما با بهبود سلامت عضلانی-اسکلتی، انجام راحتتر ورزشهای هوازی و مقاومتی را ممکن میسازند.
سایر عوامل کلیدی
- دیابت: سطح بالای قند خون در بیماران دیابتی به عروق آسیب میزند و آنها را مستعد گرفتگی و سکته میکند.
- دخانیات: مصرف دخانیات باعث افزایش فشار خون و گرفتگی عروق میشود و ریسک حملات قلبی و سکته را به شدت افزایش میدهد.
- استرس: استرس مزمن میتواند فشار خون را بالا ببرد و سلامت قلب را به خطر اندازد.
ورزش تنها یک عامل تقویتکننده نیست، بلکه یک مداخله پیشگیرانه است که همزمان چندین عامل خطر را هدف قرار میدهد. فعالیت بدنی منظم باعث کنترل وزن و کاهش چربی بدن میشود، به کاهش کلسترول بد (LDL) و افزایش کلسترول خوب (HDL) کمک میکند، فشار خون را کاهش میدهد، و در نهایت عضله میوکارد را تقویت میکند. این اقدامات زنجیرهای، ریسک بیماریهای قلبی را به شدت کاهش میدهند. همچنین، ورزش منظم یک “حلقه بازخورد مثبت” برای قلب ایجاد میکند: یک قلب قویتر در هر ضربان خون بیشتری را پمپ میکند که در نتیجه برای رساندن همان میزان خون به بدن، به تعداد ضربان کمتری نیاز دارد. این کاهش تلاش، فشار بر قلب و شریانها را کاهش داده و سلامت بلندمدت آن را تضمین میکند.
اختلالات و بیماریهای مرتبط با عملکرد قلب
هرگونه اختلال در هماهنگی سیستمهای عضلانی، الکتریکی و عروقی قلب میتواند به بیماریهای جدی منجر شود. در این بخش، به برخی از شایعترین بیماریها و ارتباط مستقیم آنها با عملکرد حیاتی قلب میپردازیم.
بیماریهای عروق کرونر (CAD)
این بیماری شایعترین علت مرگومیر قلبی است. به دلیل تجمع پلاکهای کلسترول، شریانهای کرونر تنگ شده و نمیتوانند اکسیژن کافی را به عضله قلب برسانند. نتیجه این امر، درد قفسه سینه (آنژین) و در صورت انسداد کامل، حمله قلبی است. بیماری عروق کرونر مستقیماً بر
فیزیولوژی پمپاژ قلب تأثیر میگذارد. زنجیره رخدادها این گونه است که انسداد عروق کرونر به کاهش خونرسانی و اکسیژنرسانی به عضله قلب منجر میشود، که به مرور زمان باعث ضعف عضله میوکارد شده و در نهایت به کاهش قدرت پمپاژ و نارسایی قلبی میانجامد.
آریتمیهای قلبی (Arrhythmia)
آریتمی به مشکلی در سیستم هدایت الکتریکی قلب اشاره دارد که باعث میشود قلب خیلی سریع (تاکیکاردی، بیش از ۱۰۰ ضربه در دقیقه)، خیلی آهسته (برادیکاردی، کمتر از ۶۰ ضربه در دقیقه) یا با ریتم نامنظم بتپد. این اختلال به طور مستقیم بر
عملکرد الکتریکی قلب تأثیر میگذارد. اختلال در عملکرد گره SA یا مسیرهای هدایت الکتریکی منجر به ارسال پالسهای الکتریکی نامنظم و در نتیجه انقباضات ناهماهنگ حفرههای قلبی میشود که کارایی پمپاژ خون را کاهش داده و علائمی مانند تپش قلب، سرگیجه و غش را ایجاد میکند.
نارسایی قلبی (Heart Failure)
نارسایی قلبی وضعیتی است که در آن قلب نمیتواند خون و اکسیژن کافی را به بدن پمپ کند. این وضعیت معمولاً پیامد نهایی بیماریهای دیگری مانند بیماری عروق کرونر، فشار خون بالا یا بیماریهای دریچهای است. نارسایی قلبی، معلول مشکلات مزمن دیگر است: فشار خون بالا یا بیماری عروق کرونر، فشار یا آسیب مزمن به عضله قلب وارد کرده و به ضعف تدریجی میوکارد منجر میشود که نتیجه آن کاهش قدرت پمپاژ قلب است.
بیماریهای دریچهای (Heart Valve Disease)
در این بیماریها، دریچههای قلب به درستی باز یا بسته نمیشوند. این مشکلات مستقیماً بر مکانیک جریان خون تأثیر میگذارند. انواع مشکلات دریچهای شامل تنگی (کاهش عبور خون)، نشتی (نشت خون به عقب) و پرولاپس (شل شدن لتهای دریچه) است. در هر یک از این موارد، قلب باید سختتر کار کند تا خون را پمپ کند یا از نشت آن جلوگیری نماید. این فشار و تلاش اضافی به مرور زمان باعث بزرگ شدن یا ضعیف شدن عضله قلب شده و میتواند به نارسایی قلبی منجر شود.
نتیجهگیری
قلب یک اندام واحد نیست، بلکه مجموعهای شگفتانگیز از سیستمهای کاملاً هماهنگ است که هر یک نقشی حیاتی در حفظ گردش خون دارند. از سیستم هدایت الکتریکی که ضربان را آغاز میکند تا فیزیولوژی پیچیده پمپاژ و آناتومی دقیق حفرهها و دریچهها، هر بخش با دیگری در ارتباط است. سلامت این سیستمها به شدت به سبک زندگی و عوامل خارجی بستگی دارد. درک این سازوکار پیچیده، انگیزه لازم برای مراقبت از این پمپ حیاتی را فراهم میسازد. اتخاذ سبک زندگی سالم، از جمله تغذیه مناسب و ورزش منظم، بهترین استراتژی برای پیشگیری از بیماریهای قلبی است. همچنین، کنترل عوامل خطر مانند دیابت، فشار خون بالا و دوری از دخانیات، گامهای حیاتی برای حفظ عملکرد بهینه قلب هستند. در نهایت، معاینات منظم پزشکی و گوش دادن دقیق به علائم بدن، به عنوان آخرین توصیه، میتواند به تشخیص زودهنگام مشکلات و جلوگیری از عواقب جبرانناپذیر کمک کند.